သဘာဝအတိုင်း ရိုးရိုးမွေးဖွားခြင်းဆိုသည်မှာ မိခင်၏မွေးလမ်းကြောင်းမှ မည်သည့်ပစ္စည်းကိရိယာ အကူအညီမျှမပါဘဲ သဘာဝအတိုင်းကလေး မွေးဖွားနိုင်ခြင်းဖြစ်သည်။ သဘာဝအတိုင်း ရိုးရိုးမွေးဖွားခြင်းသည် မိခင်နှင့်ကလေးအတွက် ကောင်းကျိုးများပြီး ဆိုးကျိုးမရှိသလောက် နည်းပါးသည့်အတွက် မိခင်အများစုသာမက ကျန်းမာရေးစောင့်ရှောက်ပေးသူများမှလည်း ကြိုက်နှစ်သက်သော မွေးဖွားနည်းဖြစ်သည်။ တစ်ကမ္ဘာလုံးမွေးဖွားသည့် မိခင် (၈၀) ရာခိုင်နှုန်းသည် ကိုယ်ဝန်သက် (၃၇)ပတ် နှင့် (၄၂)ပတ်ကြားတွင် သဘာဝအတိုင်း ရိုးရိုးမွေးဖွားတတ်ကြသည်။
သဘာဝအတိုင်း ရိုးရိုးမွေးဖွားရန် မသင့်သောမိခင်များ
သဘာဝအတိုင်း ရိုးရိုးမွေးဖွားခြင်းသည် ကောင်းကျိုးများသော မွေးဖွားနည်းဖြစ်သော်လည်း ကလေးတိုင်းကို မွေးဖွား၍ မဖြစ်နိုင်ပါ။ သဘာဝအတိုင်း ရိုးရိုးမွေးဖွားခြင်းသည် မိခင်ရော ကလေးပါ အန္တရာယ်ရှိနိုင်လျှင် ဗိုက်ခွဲ၍ ကလေးကို မွေးဖွားရန်လိုသည်။
- မိခင်တင်ပါးဆုံရိုးကွင်းနှင့် ကလေးအရွယ်အစား မမျှတခြင်း _ သဘာဝအတိုင်း မွေးဖွားခြင်းအတွက် မိခင်တင်ပါးဆုံရိုးကွင်းအတွင်းမှ ဖြတ်သန်း၍ မွေးဖွားရန် ကလေး၏ဦးခေါင်း သို့မဟုတ် ကိုယ်ခန္ဓာသည် အရွယ်ကြီးလွန်းနေလျှင် သို့မဟုတ် မိခင်တင်ပါးဆုံရိုးကွင်းသည် ပုံမှန်ထက် ကျဉ်းမြောင်းနေလျှင်
- သားအိမ်အသားလုံး ခွဲစိတ်ထုတ်ထားဖူးသည့် ရာဇဝင်ရှိ၍ မီးဖွားစဥ် သားအိမ်ညှစ်သည့်အခါ သားအိမ်ကွဲနိုင်သည့် အခြေအနေရှိလျှင်
- အမြွှာကိုယ်ဝန်ဆောင်ထားပြီး ပထမကလေး၏ ဦးတိုက်ပိုင်းသည် တင်ပါးဆုံပိုင်းဖြစ်နေလျှင်၊ နှစ်ယောက်ထက်ပိုသော အမြွှာကိုယ်ဝန်ဆောင်ထားလျှင်
- အချင်းသည် ကလေး၏ ဦးတိုက်ထားသောအပိုင်း (ဦးခေါင်း သို့မဟုတ် တင်ပါးဆုံ)၏ အောက်ပိုင်းတွင် တည်ရှိပြီး ကလေးထွက်မည့်လမ်းကြောင်းကို ပိတ်ထားလျှင်
- ကလေး၏ အနေအထားသည် သားအိမ်ထဲ၌ ကန့်လန့်ဖြတ် (Transverse lie) ဖြစ်နေလျှင်
- ကလေး၏ ဦးတိုက်ထားသောအပိုင်းသည် တင်ပါးဆုံပိုင်းဖြစ်နေလျှင်
- ကလေး၏ မွေးရာပါ ခန္ဓာကိုယ်ချို့ယွင်းချက်ကြောင့်သော်လည်းကောင်း မိခင်၏ သားအိမ်တွင် ကြီးမားသောအသားလုံး ရှိနေသောကြောင့်သော်လည်းကောင်း ကလေးထွက်မည့်လမ်းကြောင်းကို အဟန့်အတားဖြစ်နေလျှင်
- မွေးဖွားခါနီး သို့မဟုတ် မွေးဖွားချိန်တွင် မွေးလမ်းကြောင်း လိင်အင်္ဂါ၌ ရေယုန်ပေါက်နေလျှင် သဘာဝအတိုင်း ရိုးရိုးမွေးဖွားရန် မဖြစ်နိုင်ပါ
ကြိုတင်သိရှိထားရမည့်အချက်များ
- ကလေးအနေအထား ပုံမှန်ရှိခြင်း (ဦးခေါင်းဖြင့် ဦးတိုက်ထားခြင်း)၊ ပုံမှန်အချင်းအနေအထားနှင့် မိခင်နှင့်ကလေး ကျန်းမာရေးကောင်းမွန်မှုရှိနေပါက သဘာဝအတိုင်း ရိုးရိုးမွေးဖွားခြင်းကို ကိုယ်ဝန်သက် (၄၂) ပတ်ထိ စောင့်နိုင်သည်
- ကိုယ်ဝန်သက် (၄၂) ပတ်ကျော်သည်ထိ သဘာဝအတိုင်းမီးဖွားရန် ဗိုက်မနာလာပါက မီးဖွားခြင်းဖြစ်စဥ် စတင်စေရန် ဆေးဝါးကို အသုံးပြုရသည်
- သဘာဝအတိုင်း ရိုးရိုးမွေးဖွားနေစဥ် သားအိမ်ပွင့်နှုန်းနှေးခြင်း၊ သားအိမ်ပွင့်နှုန်းကောင်းသော်လည်း ကလေးခေါင်း မွေးလမ်းကြောင်းထဲသို့ မဆင်းလာခြင်း၊ ရေမြွှာရည်နောက်၍ သော်လည်းကောင်း၊ သားအိမ်ညှစ်သည့် ဒဏ်မခံနိုင်ခြင်းကြောင့် သော်လည်းကောင်း ကလေးနှလုံးခုန်နှုန်း မူမမှန်ဖြစ်ခြင်း၊ ရေမြွှာရည်ပေါက်ပြီး ချက်ကြိုးပြုတ်ကျခြင်း အစရှိသည်တို့ကြောင့် အရေးပေါ် ခွဲစိတ် ကလေးမွေးဖွားရနိုင်သည်
သဘာဝအတိုင်း ရိုးရိုးမွေးဖွားခြင်း၏ ကောင်းကျိုးများ
- ဆေးရုံတွင် ရက်အနည်းငယ် (၁ရက် မှ ၂ရက်) သာ နေရခြင်း
- မွေးဖွားပြီး ဆောလျင်စွာ မိခင်နို့တိုက်ကျွေးနိုင်ခြင်း
- မွေးဖွားပြီး ဆောလျင်စွာ ကိုယ်လက်လှုပ်ရှားနိုင်၍ လုပ်ငန်းခွင် စောစီးစွာ ပြန်လည်ဝင်ရောက်နိုင်ခြင်း
- သွေးထွက်နည်းသောကြောင့် သွေးသွင်းရနိုင်ခြေ နည်းပါးခြင်း
- နောက်တစ်ကြိမ် မွေးဖွားပါက ပိုမိုလွယ်ကူချောမွေ့စွာ မွေးဖွားနိုင်ခြင်း
- ခွဲစိတ်မွေးဖွားခြင်းတွင် ကြုံတွေ့ရတတ်သော ထုံဆေး၊ မေ့ဆေးအန္တရာယ်နှင့် ဆီးလမ်းကြောင်း၊ ဆီးအိမ်ထိခိုက်ခြင်းများ၊ မွေးကင်းစကလေးငယ် အသက်ရှူခက်ခဲခြင်းများအား ရှောင်ရှားနိုင်ခြင်း
- ကလေးသည် မွေးလမ်းကြောင်းမှတစ်ဆင့် မိခင်၏ အကျိုးပြု ဘက်တီးရီးယားများ (Gut Microbiota) ကို ရရှိခြင်းကြောင့် ကိုယ်ခံအားစနစ် တိုးတက်စေခြင်း
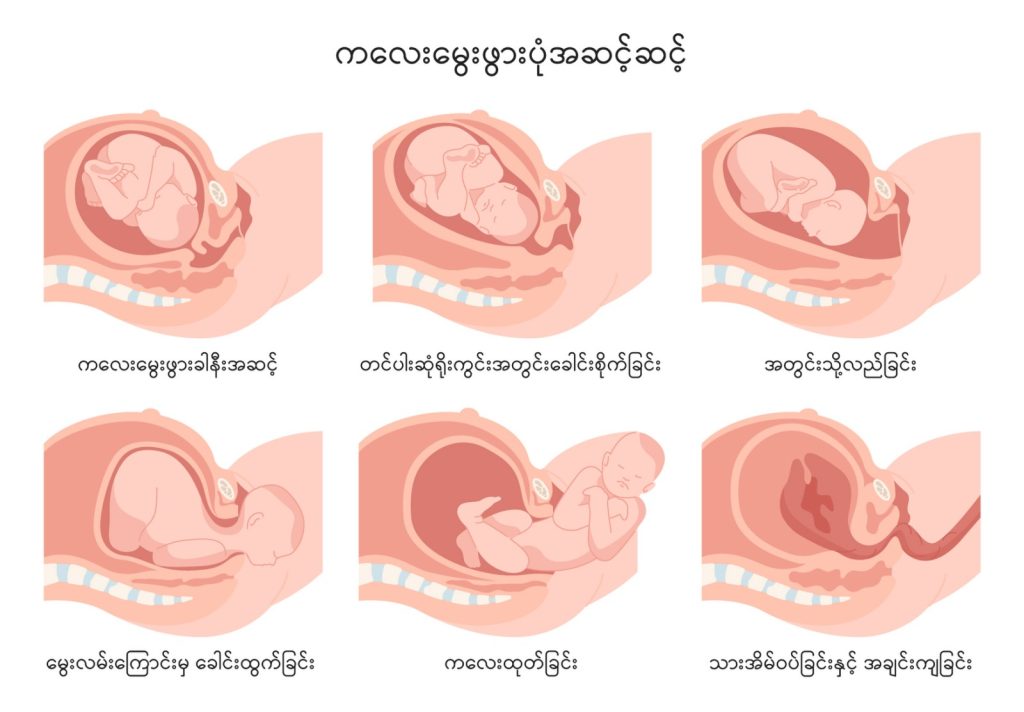
ကလေးမွေးဖွားပုံအဆင့်ဆင့်
သဘာဝအတိုင်း ရိုးရိုးမွေးဖွားခြင်းဖြစ်စဥ်တွင် အဆင့် (၃)ဆင့်ရှိသည်။ ကလေးမွေးဖွားရန် ဗိုက်နာလာ ပြီး သားအိမ်ခေါင်းပွင့်ခြင်း၊ ကလေးမွေးဖွားခြင်းနှင့် အချင်းကျခြင်းတို့ဖြစ်သည်။
ကလေးမွေးဖွားခြင်းအဆင့် (၁) _ ကလေးမွေးဖွားရန် ဗိုက်နာလာပြီး သားအိမ်ခေါင်းပွင့်ခြင်း
ဤအဆင့်သည် သားအိမ်ညှစ်ခြင်းကြောင့် ဗိုက်နာလာပြီး မွေးလမ်းကြောင်းမှ သွေးစရောနေသောအချွဲများ ဆင်းလာခြင်းမှ စတင်ကာ သားအိမ်ခေါင်း (၁၀) စင်တီမီတာအကျယ် ပွင့်သည်အထိ ကြာမြင့်သည်။ ဤအဆင့်ကိုထပ်မံ၍ ဗိုက်နာခြင်း အစောပိုင်းကာလနှင့် စွမ်းအားပြည့်ထိရောက်သော ဗိုက်နာခြင်းအဆင့်ဟူ၍ (၂)ပိုင်း ခွဲခြားနိုင်သည်။
- ဗိုက်နာခြင်းအစောပိုင်းကာလကို သားအိမ်စတင်ညှစ်သောကြောင့် သားအိမ်ခေါင်းပါးလာ၍ ပွင့်လာခြင်းမှစတင်ပြီး သားအိမ်ခေါင်း (၅) စင်တီမီတာအကျယ် ပွင့်သည်အထိ သတ်မှတ်ထားသည်
- စွမ်းအားပြည့်၊ ထိရောက်သော ဗိုက်နာခြင်းအဆင့်သည် သားအိမ်ခေါင်း (၆)စင်တီမီတာအကျယ် မှ (၁၀)စင်တီမီတာအကျယ် ပွင့်သည်ထိဖြစ်သည်၊ ဤအဆင့်တွင် သားအိမ်ညှစ်အား ပိုမိုကောင်းမွန်လာပြီး တစ်ကြိမ်လျှင် တစ်မိနစ်အထိ ညှစ်ချိန်ကြာနိုင်သည်၊ တစ်ကြိမ်နှင့်တစ်ကြိမ် (၃) မိနစ်ခြား ညှစ်နိုင်သည်
- ထိုအဆင့်တွင် သားအိမ်ညှစ်အားကောင်းခြင်းကြောင့် ဝမ်းဗိုက်နာကျင်မှုကို မခံစားနိုင်တော့ဘဲ နာကျင်မှု သက်သာစေရေးအတွက် ခါးထုံဆေး (Epidural Anesthesia) ထိုးပေးရန် မိခင်တချို့ တောင်းဆိုတတ်ကြသည်
- ဆရာဝန်များသည် ထိုအဆင့်တွင် မိခင်၏ သားအိမ်ညှစ်အား လုံလောက်သော ကောင်းမွန်မှုမရှိလျှင် အောက်စီတိုစင်ဆေးကို သားအိမ်ညှစ်အားကောင်းစေရန် အသုံးပြုကြသည်
- မိခင် သက်တောင့်သက်သာရှိစေရန် လမ်းလျှောက်ပေးခြင်း၊ ရေနွေးနှင့် ရေချိုးခြင်း၊ ရေနွေးစိမ်ခြင်း၊ ငြိမ့်ညောင်းသော တီးလုံးသံများ နားဆင်ခြင်း၊ သားအိမ်ညှစ်ခြင်း တစ်ကြိမ်နှင့် တစ်ကြိမ်ကြား ဝမ်းဗိုက်ကို ညင်သာစွာပွတ်ပေးခြင်း၊ လှဲလျောင်းနေလျှင် အနေအထား ပြောင်းပေးခြင်းနှင့် နာကျင်မှုသက်သာစေသော အသက်ရှူနည်းနှင့် အကြောလျှော့သောနည်းများ ပြုလုပ်နိုင်သည်
ကလေးမွေးဖွားခြင်းအဆင့် (၂) – ကလေးမွေးဖွားခြင်း
ဤအဆင့်သည် သားအိမ်ခေါင်း (၁၀) စင်တီမီတာအကျယ် ပွင့်ပြီးသည့်အချိန်မှ မွေးလမ်းကြောင်းအပြင်သို့ ကလေးရောက်သည်အထိ ကြာမြင့်သည်။
- ဤအဆင့်တွင် သားအိမ်ညှစ်အား အပြင်းထန်ဆုံးဖြစ်ပြီး မိခင်ကိုယ်တိုင် ကလေးကို ညှစ်ထုတ်မွေးသည်၊ မွေးဖွားပေးသောဆရာဝန်မှ မိခင်ကို ညှစ်ပုံညှစ်နည်း ညွှန်ပြပေးမည်၊ အထူးသဖြင့် ခါးထုံဆေးထိုးထားခြင်းကြောင့် သားအိမ်ညှစ်ခြင်းကို သိရှိခြင်းမရှိသည့် မိခင်များကို ညှစ်ပုံညှစ်နည်း ညွှန်ပြပေးရသည်
- ဤအဆင့်သည် မိနစ်အနည်းငယ်မှ နာရီအနည်းငယ်အထိ ကြာနိုင်သော်လည်း ယခင်သဘာဝအတိုင်း ရိုးရိုးမွေးဖွားဖူးသော မိခင်များတွင် ပိုမြန်နိုင်သည်
- ကလေးမွေးဖွားရာတွင် လိုအပ်ပါက ထုံဆေးပေး၍ မွေးလမ်းကြောင်းချဲ့ခြင်း (Episiotomy) ပြုလုပ်ရနိုင်သည်
- ကလေးမွေးဖွားပြီးပြီးချင်း သွေးသွန်မှုကို ကာကွယ်ရန် သားအိမ်ညှစ်အားကောင်းစေသော အောက်စီတိုစင်ဆေးကို လက်မောင်း သို့မဟုတ် တင်ပါးတွင် ထိုးနိုင်သည်
- ကလေးချက်ကြိုး ဖြတ်ပြီးလျှင် ကလေးကို သေချာစွာ ကြည့်ရှုစစ်ဆေး၍ လိုအပ်သောဆေးများ ထိုးပေးသည်၊ ထို့နောက် ကလေး နွေးနွေးထွေးထွေး ဖြစ်စေရန် အနှီးဖြင့် စနစ်တကျထုတ်ပိုးပြီး မိခင်ဖြစ်သူကို ပြသကာ မိခင်နို့တိုက်ကျွေးမှု စတင်နိုင်သည်
ကလေးမွေးဖွားခြင်းအဆင့် (၃)
နောက်ဆုံးအဆင့်မှာ ကလေးထွက်ပြီးနောက်ပိုင်း သားအိမ်ထဲ၌ကျန်နေသော အချင်းကို ကွာကျလာသည်အထိ စောင့်ခြင်းဖြစ်သည်။
- ဤအဆင့်သည် ကလေးမွေးထွက်ပြီးသည့်နောက် မိနစ် (၃၀) ခန့်ထိ ကြာမြင့်နိုင်သည်
- အချင်း၏အပိုင်းအစများ သားအိမ်ထဲတွင် ကျန်နေခဲ့ခြင်း မရှိစေရန် အချင်းကို သေချာစွာ စစ်ဆေးကြည့်ရှုရသည်
- အချင်း၏အပိုင်းအစများ သားအိမ်ထဲတွင် ကျန်နေခဲ့ပါက သွေးသွန်တတ်၍ မိခင်၏ကျန်းမာရေး ထိခိုက်နိုင်ပြီး အသက်အန္တရာယ် ရှိနိုင်သည်
- မွေးပြီးသည်နှင့် မွေးလမ်းကြောင်းတစ်လျှောက် ထိခိုက်ဒဏ်ရာ ရှိမရှိကိုလည်း စစ်ဆေးရသည်
- မွေးလမ်းကြောင်းချဲ့ထားသော ခွဲကြောင်းရာရှိပါက အလိုအလျောက် ပျော်ဝင်နိုင်သော ချုပ်ကြိုးဖြင့် တစ်လွှာချင်း သေချာစွာ ပြန်ချုပ်ရသည်
- ကလေးမွေးဖွားပြီးသော်လည်း သားအိမ်သည် မူလအရွယ်ပြန်ရောက်ရန် ဆက်လက်ညှစ်နေတတ်သဖြင့် နာကျင်မှု အနည်းငယ်ခံစားရသည်ကို သကျည်းကိုက်သည်ဟုခေါ်သည်
နောက်ဆက်တွဲဆိုးကျိုးများ
သဘာဝအတိုင်း ရိုးရိုးမွေးဖွားခြင်းတွင် ဆိုးကျိုးများ မရှိသလောက်နည်းပါးသည်။ တစ်ခါတစ်ရံ ကြုံတွေ့ရနိုင်သော နောက်ဆက်တွဲဆိုးကျိုးများမှာ_
- ရံဖန်ရံခါ မွေးဖွားချိန် ကြာမြင့်ခြင်း၊ သားအိမ်ပွင့်နှုန်းနှေးခြင်း၊ ရေမြွှာရည်နောက်လာပြီး ကလေး နှလုံးခုန်နှုန်းမြန်ခြင်း၊ နှေးခြင်းတို့ကြောင့် လိုအပ်ပါက သက်ဆိုင်ရာ ဆရာဝန်များမှ အချိန်နှင့် တစ်ပြေးညီ စမ်းသပ်စစ်ဆေးမှုများ ပြုလုပ်ပြီး လိုအပ်သောဆေးဝါးများ အသုံးပြုရခြင်း၊ လိုအပ်ပါက အရေးပေါ် လေစုပ်၍ သို့မဟုတ် ညှပ်ဆွဲ၍ မွေးဖွားခြင်းနှင့် အရေးပေါ်ခွဲစိတ်မွေးဖွားရခြင်းများ ကြုံတွေ့ရတတ်သည်
- သဘာဝအတိုင်း ရိုးရိုးမွေးဖွားခြင်းကြောင့် တစ်ခါတစ်ရံတွင် မွေးလမ်းကြောင်းနှင့် စအိုဝန်းကျင်တွင် စုတ်ပြဲဒဏ်ရာများရရှိပြီး ဆီးမထိန်းနိုင်၊ ဝမ်းမထိန်းနိုင်ခြင်းများ ဖြစ်နိုင်သည်
- မွေးချိန်ကြာမြင့်ပါက မွေးကင်းစကလေး အောက်ဆီဂျင်နည်းပါးခြင်း၏ နောက်ဆက်တွဲဆိုးကျိုးများနှင့် ရံဖန်ရံခါတွင် (၄ – ၄.၅) ကီလိုဂရမ်ထက်ကြီးသော ကလေးကြီး (Big Baby) များမွေးဖွားရာတွင် ကလေး၏ ဦးခေါင်းမွေးပြီးသော်လည်း ပခုံးတစ်နေခြင်းကြောင့် မွေးဖွားရခက်ခဲ၍ ကလေးတွင် အသက်အန္တရာယ်ရှိခြင်းများ ကြုံတွေ့ရနိုင်သည်
လိုက်နာဆောင်ရွက်ရမည့် အချက်များ
- သဘာဝအတိုင်း ရိုးရိုးမွေးဖွားခြင်းသည် သာမန်ဖြစ်စဉ်ဆိုသော်လည်း မိခင်ရော ကလေးပါ အသက်အန္တရာယ်ကင်းစေရန် တတ်ကျွမ်းနားလည်သော သားဖွားဆရာမ သို့မဟုတ် ဆရာဝန်များနှင့်သာ မွေးဖွားသင့်သည်
- မီးဖွားစဥ် မိခင်ရော ကလေးပါ သေချာစောင့်ကြည့်ရန် လိုအပ်ပြီး အန္တရာယ်ရှိသော မွေးဖွားမှုဖြစ်လာပါက နီးစပ်ရာဆေးရုံရှိ သားဖွားမီးယပ် အထူးကုဆရာဝန်များနှင့် အချိန်မီ လွှဲပြောင်းကုသမှု ခံယူရမည်
- အထူးသဖြင့် သားဦးကိုယ်ဝန်ဆောင်မိခင်များ၊ အသက်ကြီးသော ကိုယ်ဝန်ဆောင်မိခင်များ၊ ရောဂါအခံရှိသော ကိုယ်ဝန်ဆောင်မိခင်များ၊ ကလေး(၅) ယောက်နှင့်အထက်ရှိသော ကိုယ်ဝန်ဆောင်မိခင်များ၊ အမြွှာကိုယ်ဝန်ဆောင်မိခင်များ၊ ကိုယ်ဝန်ဆောင်စဥ် သွေးတိုး၊ ဆီးချို၊ ကိုယ်ဝန်ဆိပ်တက်ခြင်း လက္ခဏာရှိသော ကိုယ်ဝန်ဆောင်မိခင်များ အစရှိသည့် အန္တရာယ်များသော ကိုယ်ဝန်ဆောင်မိခင်များသည် တတ်ကျွမ်းသော သားဖွားမီးယပ် အထူးကုဆရာဝန်များနှင့် စနစ်တကျ ကိုယ်ဝန်စောင့်ရှောက်မှု ခံယူပြီး ပစ္စည်းကိရိယာပြည့်စုံသော ဆေးရုံများတွင် မွေးဖွားရန်လိုအပ်သည်
ဆက်လက်ဖတ်ရှုရန်
References:
- American College of Obstetricians and Gynecologists. (n.d.). Assisted vaginal delivery. Retrieved October 28, 2025, from https://www.acog.org/womens-health/faqs/assisted-vaginal-delivery
- American College of Obstetricians and Gynecologists. (2019). Approaches to limit intervention during labor and birth. Retrieved October 28, 2025, from https://www.acog.org/clinical/clinical-guidance/committee-opinion/articles/2019/06/approaches-to-limit-intervention-during-labor-and-birth
- Hutchison, J., Mahdy, H., Jenkins, S. M., & Hutchison, J. (2025). Normal labor: Physiology, evaluation, and management. Retrieved October 28, 2025, from https://www.ncbi.nlm.nih.gov/books/NBK544290/
- National Academies of Sciences, Engineering, and Medicine. (n.d.). Birth settings in America. Retrieved October 28, 2025, from https://www.nationalacademies.org/projects/DBASSE-BCYF-18-01/publication/25636
- Royal College of Obstetricians and Gynaecologists. (n.d.). Assisted vaginal birth (Green-top Guideline No. 26). Retrieved October 28, 2025, from https://www.rcog.org.uk/guidance/browse-all-guidance/green-top-guidelines/assisted-vaginal-birth-green-top-guideline-no-26/
- Royal College of Obstetricians and Gynaecologists. (n.d.). Operative vaginal delivery (Consent Advice No. 11). Retrieved October 28, 2025, from https://www.rcog.org.uk/guidance/browse-all-guidance/consent-advice/operative-vaginal-delivery-consent-advice-no-11/
- World Health Organization. (2018). WHO recommendations: Intrapartum care for a positive childbirth experience. Retrieved October 28, 2025, from https://www.who.int/publications/i/item/9789241550215
Published: 15 October 2024
Last updated: 3 January 2026
Share
Terms of use:
ဤအချက်အလက်များသည် ကျန်းမာရေးပညာပေးရည်ရွယ်ချက်ဖြင့်သာ ဖော်ပြထားခြင်းဖြစ်သောကြောင့် ဆရာဝန်နှင့် ကျန်းမာရေးဝန်ထမ်းများ၏ ရောဂါရှာဖွေခြင်း၊ ကုထုံး၊ နှစ်သိမ့်ပညာပေးဆွေးနွေးခြင်းများအား အစားထိုးရန် မသင့်ပါ။ မည်သည့်ဆေးဝါးကိုမဆို နားလည်တတ်ကျွမ်းသည့် ကျန်းမာရေးဝန်ထမ်းများ၏ ညွှန်ကြားချက်ဖြင့်သာ အသုံးပြုသင့်သည်။
သင်၏ကျန်းမာရေးပြဿနာများနှင့် ပတ်သက်၍ လိုအပ်ပါက သင့်မိသားစုဆရာဝန် သို့မဟုတ် တတ်ကျွမ်းသော ကျန်းမာရေးဝန်ထမ်းများ၏ အကြံဉာဏ်ကိုသာ ရယူသင့်ပါသည်။
Copyrights : All content appearing on “ကျန်းမာသုတ”which is owned and operated by CLL HEALTH, is protected by copyright and may not be reused or reproduced without explicit permission.
