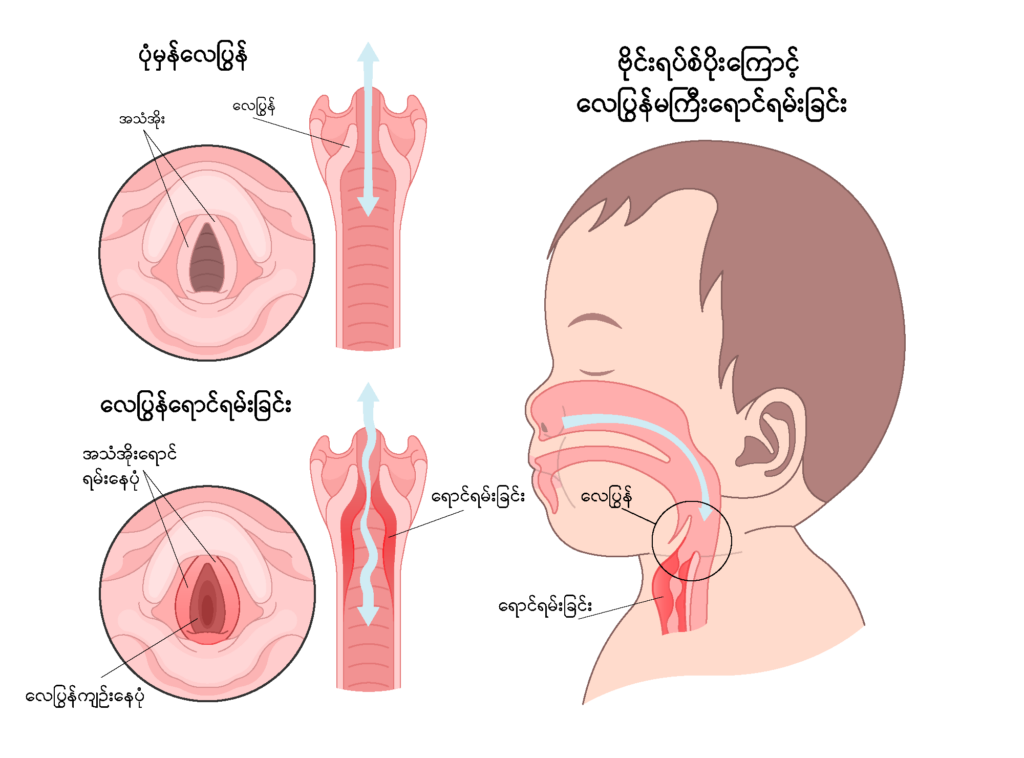
အသက်ရှူလမ်းကြောင်းမှတစ်ဆင့် ကူးစက်တတ်သောဗိုင်းရပ်စ်ပိုးများသည် အဆုတ်တွင်သာမက လေပြွန်တစ်လျှောက်တွင်လည်း ရောင်ရမ်းမှုများ ဖြစ်စေနိုင်သည်။ ၎င်းအခြေအနေများတွင် လေပြွန်မကြီး (Trachea) ရောင်ရမ်းခြင်းသည်လည်း တစ်ခုအပါအဝင်ဖြစ်သည်။ အဆုတ်တွင်းရှိ လေပြွန်များအထိ ရောင်ရမ်းနိုင်သော်လည်း လေပြွန်မကြီးကို အဓိကထိခိုက်လေ့ရှိသည်။ အသက် (၆)လ မှ (၅)နှစ်ကြား ကလေးများတွင် အဖြစ်များပြီး ကလေးကြီးများတွင်လည်း တစ်ခါတစ်ရံ ဖြစ်နိုင်သည်။ တစ်ကြိမ်ထက်မက ပို၍လည်းဖြစ်နိုင်သည်။
ဖြစ်ပေါ်ရသောအကြောင်းရင်းများ
Parainfluenza virus, Influenza A and B viruses, Respiratory syncytial virus, Adenovirus နှင့် Metapneumovirus ကဲ့သို့ အသက်ရှူလမ်းကြောင်းဆိုင်ရာ ဗိုင်းရပ်စ်ပိုးများကြောင့် အဓိကဖြစ်ပွါးပြီး၊ Parainfluenza virus ကြောင့် အဖြစ်အများဆုံးဖြစ်သည်။ ထိုဗိုင်းရပ်စ်များသည် ကလေးများ နှာချေ၊ ချောင်းဆိုးရာမှ ထွက်လာသော အမှုန်အမွှားများမှတစ်ဆင့် လေထုထဲသို့ ပျံ့နှံ့ပြီး အခြားသူများထံသို့ ကူးစက်တတ်သည်။ တစ်ခါတစ်ရံ ပိုးမွှားအမှုန်အမွှားများ တင်ကျန်နေသော မျက်နှာပြင်များကို လက်ဖြင့်ထိကိုင်မိပြီး ထိုမှတစ်ဆင့် မျက်နှာနှင့် နှာခေါင်းကိုထိမိပါကလည်း ကူးစက်နိုင်ခြေရှိသည်။
အသံအိုး၊ လေပြွန်မကြီးနှင့် လေပြွန်ခွဲများကိုပါ ရောင်ရမ်းစေသောကြောင့် လေပြွန်ကျဥ်းမြောင်းစေပြီး၊ အသက်ရှူသွင်းတိုင်း ဟောက်သံကဲ့သို့ တရွှီရွှီမြည်သံ (Stridor) ကို ကြားရတတ်သည်။ ထိုအသံကို လေပြွန်ကျဥ်းစေသော အခြားရောဂါအခြေအနေများ (ဥပမာ _ ဆုံဆို့နာရောဂါ) တွင်လည်း ကြားရနိုင်သည်။
ရောဂါလက္ခဏာများ
ရောဂါလက္ခဏာများသည် အများအားဖြင့် တစ်ပတ်ခန့်ကြာမြင့်တတ်ပြီး တစ်ပတ်အကျော်တွင် ပြန်လည်သက်သာသွားလေ့ရှိသည်။ စဖျားသည့် ပထမရက်တွင် နှာစေးချောင်းဆိုးနှင့် အဖျားအနည်းငယ် ရှိနိုင်သည်။ ဒုတိယရက်မှစ၍ ချောင်းဆိုးသံ ပိုကျယ်လာတတ်ပြီး လည်ပင်းအက်ကွဲသံကဲ့သို့ ဆက်တိုက် ချောင်းဆိုးလာတတ်ကာ တစ်ခါတစ်ရံ အသံဝင်သွားနိုင်သည်။ ကလေးချောင်းဆိုးနေစဥ် အသက်ရှူသွင်းချိန်တိုင်း ဟောက်သံကဲ့သို့ တရွှီရွှီမြည်သံ (Stridor) ကို ကြားရတတ်ပြီး၊ တစ်ခါတစ်ရံ ချောင်းမဆိုးဘဲ ပုံမှန်အသက်ရှူချိန်တွင်လည်း တောက်လျှောက် ကြားနေရတတ်သည်။ သို့သော် ကလေးသည် လန်းလန်းဆန်းဆန်း ရှိနေပြီး ပုံမှန်အတိုင်း စားနိုင်၊ ဆော့ကစားနိုင်ကာ ဆီးဝမ်းလည်း ပုံမှန်သွားနိုင်သည်။
လက္ခဏာဆင်တူသော အခြားရောဂါအခြေအနေများ
အောက်ပါအခြေအနေများသည် ဗိုင်းရပ်စ်ပိုးကြောင့် လေပြွန်မကြီး ရောင်ရမ်းခြင်းကြောင့်ဖြစ်သော လက္ခဏာများနှင့် ဆင်တူသော်လည်း ဖြစ်စေသော အကြောင်းရင်းခံများ ကွာခြားသည်။ ထိုအခြေအနေများတွင် ပိုမိုပြင်းထန်သောရောဂါများလည်း ပါဝင်သောကြောင့် ခွဲခြားသိရှိထားသင့်သည်။
- ပြင်းထန်သော ဓာတ်မတည့်တုံ့ပြန်မှု (Anaphylaxis)
- အသက်ရှူလမ်းကြောင်းထဲသို့ ပြင်ပမှအရာဝတ္ထုများ ဝင်ရောက်ခြင်း (Inhaled foreign body)
- ဘက်တီးရီးယားပိုး ဝင်ရောင်ရမ်းခြင်း (Bacterial infection)
- ဆုံဆို့နာရောဂါ (Diphtheria)
- အာခေါင်နောက်နားတွင် ပြည်တည်နာဖြစ်ခြင်း (Retropharyngeal abscess)
- အာသီးဘေးပတ်လည်၌ ပြည်တည်နာဖြစ်ခြင်း (Peritonsillar abscess [quinsy])
- ဘက်တီးရီးယားပိုးဝင်ခြင်းကြောင့် လေပြွန်မကြီး ရောင်ရမ်းခြင်း (Bacterial tracheitis)
- အသံအိုးအဖုံး ရောင်ရမ်းခြင်း (Epiglottitis)
- လေပြွန်အတွင်း မီးလောင်ခြင်းကြောင့် မီးလောင်ဒဏ်ရာရခြင်း သို့မဟုတ် လေပြွန်တစ်ဝိုက် ထိခိုက်ဒဏ်ရာရခြင်း (Airway burns or trauma)
- မီးခိုးငွေ့ရှူမိခြင်း (Inhalation injury)
ရောဂါပြင်းထန်မှုအဆင့်များ (Severity)
ဗိုင်းရပ်စ်ပိုးကြောင့် လေပြွန်မကြီး ရောင်ရမ်းခြင်း၏ ရောဂါလက္ခဏာများ ပြင်းထန်မှုပေါ် မူတည်၍ အောက်ပါအတိုင်း ခွဲခြားနိုင်သည်။
| လက္ခဏာများ | ပြင်းထန်မှုအနည်းဆုံး | ပြင်းထန်မှုအသင့်အတင့် | ပြင်းထန်မှုအမြင့်ဆုံး | အသက်အန္တရာယ်အရှိဆုံး |
|---|---|---|---|---|
| အရေပြားအရောင်အဆင်း | ပုံမှန်အရေပြားအရောင် | ပုံမှန်အရေပြားအရောင် | အရေပြားအရောင် ဖျော့တော့ခြင်း | အရေပြားအရောင် ဖျော့တော့ခြင်း၊ အကွက်များ ထနေခြင်းနှင့် ပြာနေခြင်း |
| အသိနိုးကြားမှုနှင့် အပြုအမူများ | သတိကောင်းစွာရှိ၍ လန်းဆန်းစွာ ဆော့ကစားနိုင်သည် | သတိကောင်းစွာရှိ၍ လန်းဆန်းစွာ ဆော့ကစားနိုင်သော်လည်း တစ်ခါတစ်ရံ အီနိုင်၊ ဂျီကျနိုင်သည် | ပို၍ အီခြင်း၊ ဂျီကျခြင်းများ ရှိနိုင်ပြီး တစ်ခါတစ်ရံ မှိန်းသွားတတ်သည် | မှိန်းခြင်း၊ သတိလစ်ခြင်း၊ လှုပ်ရှားမှု နည်းလာခြင်းနှင့် တံတွေးများ တောက်လျှောက်ကျနေခြင်း |
| ဟောက်သံကဲ့သို့ တရွှီရွှီမြည်သံ | ကလေးလှုပ်ရှားမှုများသည့် အချိန်၊ ငိုသည့်အချိန်တွင်မှ အသံကြားရခြင်း၊ အသက်ရှူသွင်းချိန်မှသာ ကြားရခြင်း | ငြိမ်ငြိမ်နေသည့်အချိန်၌ပင် တစ်ခါတစ်ရံ အသံကြားရခြင်း | ငြိမ်ငြိမ်နေသည့်အချိန်၌ပင် တောက်လျှောက်ကြားနေရပြီး အသက်ရှူသွင်းချိန်အပြင် ရှူထုတ်ချိန်၌ပါ တောက်လျှောက်ကြားနေရခြင်း | အသံတောက်လျှောက်ကြားနေရခြင်းအပြင် အသံ၏ ပြင်းအားလျော့ကျသွားခြင်း |
| အသက်ရှူနှုန်း | ပုံမှန်အသက်ရှူနှုန်း | အနည်းငယ်မြန်ခြင်း | သိသိသာသာ မြန်ခြင်း သို့မဟုတ် နှေးခြင်း | အသက်ရှူနှုန်း ပုံမမှန်ခြင်း၊ အသက်ရှူခြင်းလုပ်ငန်း ထိခိုက်လာခြင်း |
| အသက်ရှူရခက်ခဲခြင်း | မရှိပါ | ရင်ဘတ်ရှိအခြားကြွက်သားများကိုပါ အသုံးပြုရခြင်းကြောင့် အသက်ရှူတိုင်း နံရိုးများအကြား ချိုင့်ဝင်ခြင်း၊ ရင်ဘတ်အောက်ပိုင်း ချိုင့်ဝင်ခြင်း | အသက်ရှူတိုင်း နံရိုးများအကြား ချိုင့်ဝင်ခြင်း၊ ရင်ဘတ်အောက်ပိုင်း ချိုင့်ဝင်ခြင်းအပြင် ဝမ်းဗိုက်ကြွက်သားများပါ အသုံးပြု၍ အသက်ရှူရခြင်း | အသက်ရှူရ အလွန်ခက်ခဲခြင်းကြောင့် နောက်ဆုံးတွင် အသက်ရှူလုပ်ငန်း ထိခိုက်ပျက်စီးခြင်း (Respiratory failure) |
| သွေးတွင်းအောက်ဆီဂျင်ပမာဏ | ပုံမှန် (၉၅% အထက်) | ပုံမှန် (၉၅% အထက်) | ၉၄% အောက် ကျဆင်းခြင်း | ၉၄% အောက် ကျဆင်းခြင်း |
ပြင်းထန်မှုအနည်းဆုံးနှင့် အသင့်အတင့်အဆင့်များသည် ဆေးရုံတက်ကုသရန် မလိုဘဲ ပြင်ပလူနာကုသမှုဖြင့်သာ သက်သာသွားနိုင်သော်လည်း ပြင်းထန်မှုအမြင့်ဆုံးနှင့် အသက်အန္တရာယ်အရှိဆုံးအဆင့်တို့သည် ဆေးရုံတွင် ချက်ချင်းအရေးပေါ်ကုသမှုများ လိုအပ်သည့်အပြင် အထူးကြပ်မတ်ကုသဆောင်၌ စောင့်ကြည့်ကုသရန် လိုအပ်နိုင်သည်။
နောက်ဆက်တွဲပြဿနာများ
လေပြွန်မကြီး ရောင်ရမ်းခြင်းတွင် နောက်ဆက်တွဲပြဿနာများ မရှိသလောက်နည်းပါးပြီး (၅%) ခန့်သာ ဆေးရုံတက်ကုသမှု ခံယူရန် လိုအပ်တတ်သည်။ အချို့ကလေးများတွင်မူ လက္ခဏာများ စတင်ပြီး (၃) ရက်မြောက် မှ (၅)ရက်မြောက်ကြားတွင် ပိုမိုပြင်းထန်လာတတ်သည်။ အောက်ပါအန္တရာယ်လက္ခဏာများ ပေါ်ပေါက်လာပါက ဆေးရုံ၊ ဆေးခန်းများတွင် အရေးပေါ်ကုသမှုများ ခံယူရန် လိုအပ်နိုင်သည်။
- ပုံမှန်ထက် အသက်ရှူမြန်ခြင်း
- အသက်ရှူရ ခက်ခဲခြင်း၊ အလွန်မောနေခြင်း
- နှလုံးခုန် မြန်နေခြင်း
- တရွှီရွှီ မြည်သံ (stridor) ဆက်တိုက် ထွက်ပေါ်နေခြင်း
- အသက်ရှူတိုင်း ရင်ဘတ်အောက်ပိုင်း သို့မဟုတ် နံရိုးများ ချိုင့်ဝင်ခြင်း
- အဖျားကြီးခြင်း
- နှုတ်ခမ်းနှင့်လက်ချောင်းများ ပြာလာခြင်း
- အစာမစားနိုင်ခြင်း၊ နို့မစို့နိုင်ခြင်း
- အစာမျိုချရခက်ခဲခြင်း
- ပုံမှန်မဟုတ်ဘဲ သွားရည်များ အလွန်ကျနေခြင်း
- ဖြူဖျော့ကာ လန်းဆန်းမှုမရှိခြင်း စသည်တို့သည် အရေးကြီးသော အန္တရာယ်လက္ခဏာများဖြစ်သည်။
ဆေးရုံ၊ ဆေးခန်းပြသရန်
အထက်ပါအန္တရာယ်လက္ခဏာများအပြင် ပြင်းထန်မှုအမြင့်ဆုံးနှင့် အသက်အန္တရာယ်အရှိဆုံးအဆင့် လက္ခဏာများရှိပါက အရေးပေါ်အခြေအနေဖြစ်နိုင်ပြီး အသက်အန္တရာယ် ရှိနိုင်သဖြင့် အရေးပေါ်ဆေးကုသမှုများ လိုအပ်နိုင်သောကြောင့် ဆေးရုံအရေးပေါ်ဌာနများသို့ အချိန်မီပြသ၍ ကုသမှုခံယူရန်လိုသည်။
အသက်ရှူချိန် တရွှီရွှီ မြည်သံ (Stridor) ထွက်ပေါ်နေသော ကလေးများကို မိသားစုဆရာဝန်နှင့် တိုင်ပင်ဆွေးနွေးကုသသင့်သည်။ ပုံမှန်အားဖြင့် ဤရောဂါသည် ဆေးရုံတက်ရန်မလိုဘဲ ပြင်ပလူနာကုသမှုဖြင့်သာ သက်သာနိုင်ခြေများသော ရောဂါမျိုးဖြစ်သည်။ မိသားစုဆရာဝန်မှ ရောဂါရာဇဝင် မေးမြန်းခြင်း၊ စစ်ဆေးစမ်းသပ်မှုများ ပြုလုပ်ခြင်းဖြင့် ရောဂါရှာဖွေကုသပေးနိုင်သည်။ လိုအပ်ပါက မိသားစုဆရာဝန်မှတစ်ဆင့် သက်ဆိုင်ရာအထူးကုဆရာဝန်များနှင့် တိုင်ပင်ကုသခြင်း၊ လွှဲပြောင်းကုသခြင်းများ ပြုလုပ်ပေးလိမ့်မည်။
ရောဂါရှာဖွေခြင်း
သက်ဆိုင်ရာမိသားစုဆရာဝန်မှ ရောဂါဖြစ်သည့် ရာသီဥတု၊ ရောဂါရာဇဝင်နှင့် လက္ခဏာများကို အဓိကကြည့်၍ လေပြွန်မကြီး ရောင်ရမ်းသည်ဟု ရောဂါသတ်မှတ်နိုင်သည်။ အထူးသဖြင့် ဆောင်းရာသီဝင်စ ရာသီအကူးအပြောင်းကာလများတွင် ပိုမိုအဖြစ်များသည်ကို တွေရသည်။ လေပြွန်မကြီးရောင်ရမ်းခြင်းကို သွေးစစ်ခြင်း၊ ဓာတ်မှန်ရိုက်ခြင်းများ အမြဲလုပ်ရန်မလိုပါ။ သို့ရာတွင် Stridor အသံကြားရသော တခြားရောဂါအခြေအနေများကို သံသယရှိပါက သွေးစစ်ခြင်း၊ ဓာတ်မှန်ရိုက်ခြင်းများ ပြုလုပ်၍ ရောဂါဆက်လက်ရှာဖွေနိုင်သည်။ ဓာတ်မှန်တွင် လေပြွန်မကြီးရောင်ရမ်းခြင်းကြောင့် အသံအိုးအဖုံးနေရာတွင် အနည်းငယ်ကျဥ်းမြောင်းနေခြင်း (Glottic and subglottic narrowing) လက္ခဏာကို တစ်ခါတစ်ရံ တွေ့ရှိရနိုင်ပြီး Steeple sign ဟုခေါ်သည်။ သို့ရာတွင် ထိုလက္ခဏာမရှိတိုင်း လေပြွန်မကြီး ရောင်ရမ်းခြင်းမဟုတ်ဟု မဆိုနိုင်ပေ။ အခြားပြင်းထန်သော ဘက်တီးရီးယားရောဂါများနှင့် ခွဲခြားနိုင်ရန် ဘက်တီးရီးယားပိုးမွေးခြင်း (Cultures) နှင့် ပဋိလှုံ့ပစ္စည်းများစစ်ဆေးခြင်း (Antigen tests) အပြင် ဘေးတိုက်ရိုက်ကူးသော ဓာတ်မှန်ဖလင် (Lateral view X-ray) ရိုက်ခြင်းတို့ကိုလည်း လိုအပ်သလို လုပ်ဆောင်နိုင်သည်။
ကုသခြင်း
အန္တရာယ်လက္ခဏာများမရှိသော လေပြွန်မကြီးရောင်ရမ်းသည့် ကလေးအများစုသည် ဆေးရုံတက်ကုသရန်မလိုပါ။ ဗိုင်းရပ်စ်ပိုးကြောင့်ဖြစ်သော ကူးစက်ရောဂါဖြစ်သည့်အတွက် ပဋိဇီဝပိုးသတ်ဆေးများ သောက်ရန်မလိုဘဲ ဖြစ်ပေါ်လာသောလက္ခဏာများကို ကုသ၍ သက်သာလာချိန်အထိ အိမ်တွင်စောင့်ကြည့်ရန်သာ လိုအပ်သည်။
- အဖျားသက်သာစေရန် ပါရာစီတမော တိုက်ခြင်း
- ရေဓာတ်လုံလောက်စေရန် မကြာခဏနို့တိုက်ခြင်း၊ အစားအစာကို ပမာဏနည်းနည်းနှင့် မကြာခဏ ကျွေးပေးခြင်း
- နှာခေါင်းပိတ်သော ကလေးငယ်များအတွက် နှာခေါင်းအစက်ချဆေး (Normal Saline Nasal Drop) ခတ်ပေးခြင်း စသည်တို့ကို ပြုလုပ်ပေးနိုင်သည်။
ဆရာဝန်မှ လေပြွန်ရောင်ရမ်းခြင်းကို သက်သာစေရန် စတီးရွိုက် (Steroid) အမျိုးအစားဆေးများကို အသုံးပြုနိုင်သည် (ဥပမာ – Dexamethasone or prednisolone)။ ဆေးပေးရာတွင် ဆေးတစ်ကြိမ်ဖြင့် ကလေးအများစု သက်သာသွားလေ့ရှိပြီး မသက်သာသောကလေးများတွင် စတီးရွိုက်ဆေးကို (၁၂) နာရီခြား၍ နောက်တစ်ကြိမ် ထပ်မံပေးနိုင်သည်။ ပြင်းထန်မှုအနည်းဆုံး သို့မဟုတ် အသင့်အတင့်အဆင့်တွင် စတီးရွိုက်ဆေးကို သောက်ဆေးအဖြစ်ပေးနိုင်ပြီး ကလေးကိုလည်း နေအိမ်၌သာ စောင့်ကြည့်ကုသနိုင်သည်။ ပြင်းထန်မှုများသော နောက်ဆုံးအဆင့်နှစ်ခုတွင်မူ ထိုးဆေးအဖြစ် ပေးရပြီး ကလေးကို ဆေးရုံတင်၍ ကုသမှုခံယူရမည်ဖြစ်သည်။
ဆေးရုံတက်ကုသခြင်းတွင် အသက်ရှူမြန်၍ မောနေသော၊ ပြာနေသော ကလေးများတွင်
- အောက်ဆီဂျင်ပေးခြင်း
- အစားမစားနိုင်၊ နို့မစို့နိုင်လျှင် ရေဓာတ်ခန်းခြောက်ခြင်းမှ ကာကွယ်ရန် သွေးကြောမှ ဆားရည်များသွင်းရခြင်း
- လေပြွန်များကျဥ်း၍ ရောင်ရမ်းခြင်းကို သက်သာစေရန် ရင်ကျပ်သက်သာဆေးများကို စက်ဖြင့်ရှူရခြင်း (Nebulised epinephrine)
- ပြင်းထန်အဆင့်တွင် အသက်ရှူကူစက်တပ်ဆင်ရခြင်း စသည်တို့လိုအပ်နိုင်သည်။
ကာကွယ်ခြင်း
တုပ်ကွေးရောဂါ ဖြစ်စေသော ဗိုင်းရပ်စ်ပိုးများကူးစက်ခံရခြင်းမှ ကာကွယ်ရန် အောက်ပါအချက်များကို လုပ်ဆောင်သင့်သည်။
- နှာခေါင်းစည်း (Facemask) တပ်ရန်
- လက်ကို ဆပ်ပြာ သို့မဟုတ် လက်သန့်ဆေးရည်ဖြင့် မကြာခဏဆေးရန်
- လက်ဖြင့် မျက်နှာတစ်ဝိုက် မကြာခဏ ထိကိုင်ခြင်းကို ရှောင်ကြဉ်ရန်
- ချောင်းဆိုး၊ နှာစေးလျှင် တစ်ရှူး၊ လက်ကိုင်ပဝါဖြင့် အုပ်ကာရန်၊ ပြီးလျှင် ၎င်းပစ္စည်းများကို သေချာစွာစွန့်ပစ်ရန်
- ဗိုင်းရပ်စ်ပိုး ကပ်ငြိနိုင်သော ပစ္စည်းများ၊ မျက်နှာပြင်များကို မကြာခဏ သန့်ရှင်းပိုးသတ်ရန်
- လူစုလူဝေးများသော နေရာများကို ရှောင်ကြဥ်ရန်
ထို့အပြင် ကလေးများတွင် Stridor ကြားရနိုင်သည့် အခြားပြင်းထန် အသက်ရှူလမ်းကြောင်း ရောဂါများလည်းဖြစ်နိုင်သောကြောင့် ထိုရောဂါများကို ကာကွယ်ရန် ပုံမှန်ကာကွယ်ဆေးထိုးအစီအစဥ်တွင် ပါဝင်သော_
- ဆုံဆို့နာ၊ ကြက်ညှာချောင်းဆိုးနှင့် မေးခိုင် သုံးမျိုးပေါင်းကာကွယ်ဆေး (DPT)
- အဆုတ်ရောင်၊ ဦးနှောက်အမြှေးရောင်ကာကွယ်ဆေး (Hib) နှင့်
- ပြင်းထန်အဆုတ်ရောင်ကာကွယ်ဆေး (PCV) များကို ကာကွယ်ဆေးထိုး စီမံချက်များအတိုင်း ကလေးတိုင်းအား အချိန်မီထိုးထားပေးရန် အလွန်အရေးကြီးသည်။
References:
- Cleveland Clinic. (n.d.). Croup. Retrieved December 8, 2025, from https://my.clevelandclinic.org/health/diseases/8277-croup
- Royal Children’s Hospital Melbourne. (n.d.). Croup (laryngotracheobronchitis). Retrieved December 8, 2025, from https://www.rch.org.au/clinicalguide/guideline_index/croup_laryngotracheobronchitis/
- Mayo Clinic. (n.d.). Croup: Symptoms and causes. Retrieved December 8, 2025, from https://www.mayoclinic.org/diseases-conditions/croup/symptoms-causes/syc-20350348
- Mayo Clinic. (n.d.). Croup: Diagnosis and treatment. Retrieved December 8, 2025, from https://www.mayoclinic.org/diseases-conditions/croup/diagnosis-treatment/drc-20350354
- Indian Academy of Pediatrics. (n.d.). Croup in children. Retrieved December 8, 2025, from https://iapindia.org/pdf/Ch-010-croup-in-children.pdf
Published: 19 December 2024
Last updated: 17 January 2026
Share
Category
Terms of use:
ဤအချက်အလက်များသည် ကျန်းမာရေးပညာပေးရည်ရွယ်ချက်ဖြင့်သာ ဖော်ပြထားခြင်းဖြစ်သောကြောင့် ဆရာဝန်နှင့် ကျန်းမာရေးဝန်ထမ်းများ၏ ရောဂါရှာဖွေခြင်း၊ ကုထုံး၊ နှစ်သိမ့်ပညာပေးဆွေးနွေးခြင်းများအား အစားထိုးရန် မသင့်ပါ။ မည်သည့်ဆေးဝါးကိုမဆို နားလည်တတ်ကျွမ်းသည့် ကျန်းမာရေးဝန်ထမ်းများ၏ ညွှန်ကြားချက်ဖြင့်သာ အသုံးပြုသင့်သည်။
သင်၏ကျန်းမာရေးပြဿနာများနှင့် ပတ်သက်၍ လိုအပ်ပါက သင့်မိသားစုဆရာဝန် သို့မဟုတ် တတ်ကျွမ်းသော ကျန်းမာရေးဝန်ထမ်းများ၏ အကြံဉာဏ်ကိုသာ ရယူသင့်ပါသည်။
Copyrights : All content appearing on “ကျန်းမာသုတ”which is owned and operated by CLL HEALTH, is protected by copyright and may not be reused or reproduced without explicit permission.
