တီဘီရောဂါ (Tuberculosis – TB) သည် မြန်မာနိုင်ငံကဲ့သို့ ဖွံ့ဖြိုးဆဲနိုင်ငံများ၊ အပူပိုင်းနိုင်ငံများတွင် အဖြစ်များပြီး ကာကွယ်၍ရနိုင်သော၊ စောစီးစွာကုသလျှင် လုံးဝပျောက်ကင်းနိုင်သော၊ စနစ်တကျမကုသလျှင် နောက်ဆက်တွဲဆိုးကျိုးများစွာ ဖြစ်နိုင်သော၊ အသက်သေဆုံးနိုင်သည်အထိ ပြင်းထန်သော ကူးစက်ရောဂါတစ်ခုဖြစ်သည်။
ဖြစ်ပေါ်ရသောအကြောင်းရင်း
တီဘီရောဂါသည် ဘက်တီးရီးယားတစ်မျိုးဖြစ်သော Mycobacterium tuberculosis ကြောင့်ဖြစ်ပွါးသည်။ တီဘီပိုးများသည် ရောဂါရှိနေသူတစ်ဦး ချောင်းဆိုးရာမှတစ်ဆင့် တစ်ဦးမှတစ်ဦးသို့ အဓိကကူးစက်ပြန့်ပွါးနိုင်သည်။ နှာချေခြင်း၊ နီးကပ်စွာစကားပြော၊ ရယ်မောခြင်း စသည်တို့မှတစ်ဆင့်လည်း ကူးစက်နိုင်သည်။ တစ်ကြိမ်တစ်ခါ ထိတွေ့ခြင်းဖြင့် ကူးစက်ခြင်းမရှိဘဲ ကာလကြာရှည်စွာ၊ အကြိမ်များစွာ ထိတွေ့မှသာ ကူးစက်ပြန့်ပွါးလေ့ရှိသည်။ သို့သော် အဝတ်အစား၊ အသုံးအဆောင်များနှင့် ထိတွေ့ခြင်းမှ မကူးစက်ပါ။
ကလေးများသည် တီဘီရောဂါဖြစ်သူ တစ်အိမ်တည်းနေ မိသားစုဝင်များ သို့မဟုတ် အနီးပတ်ဝန်းကျင်တွင် ကလေးနှင့် ထိတွေ့မှုများသော တီဘီရောဂါရှိနေသူ လူကြီးများထံမှ အဓိက ကူးစက်လေ့ရှိသည်။ ကလေးများတွင်ဖြစ်သည့် သာမန်တီဘီရောဂါသည် အခြားသူများသို့ (ကလေးမှ လူကြီး သို့မဟုတ် ကလေးအချင်းချင်း) ကူးစက်နိုင်ခြေ အလွန်နည်းပါးသည်။
ရောဂါလက္ခဏာများ
တီဘီရောဂါသည် အဆုတ်တွင် အဓိကဖြစ်ပွါးသော်လည်း အခြားနေရာများဖြစ်သော ပြန်ရည်ကျိတ်၊ ဦးနှောက်၊ ကျောက်ကပ်၊ အူ၊ အရိုးအဆစ်များတွင်လည်း ကူးစက်ပြန့်ပွါးနိုင်သည်။ ကလေးများတွင် ဖြစ်ပွါးသော အဆုတ်တီဘီကို Primary complex ဟုခေါ်သည်။ အသက်တစ်နှစ်ဝန်းကျင် ကလေးငယ်များတွင် တီဘီရောဂါဖြစ်ပွါးပါက အဆုတ်တီဘီသာမက ပို၍ ပြင်းထန်သော တီဘီ ဦးနှောက်အမြှေးရောင်ရောဂါ (TB Meningitis) နှင့် တစ်ကိုယ်လုံးပျံ့နှံ့တတ်သော တီဘီရောဂါ (Miliary TB) စသည်တို့ ဖြစ်နိုင်ခြေပိုများသည်။
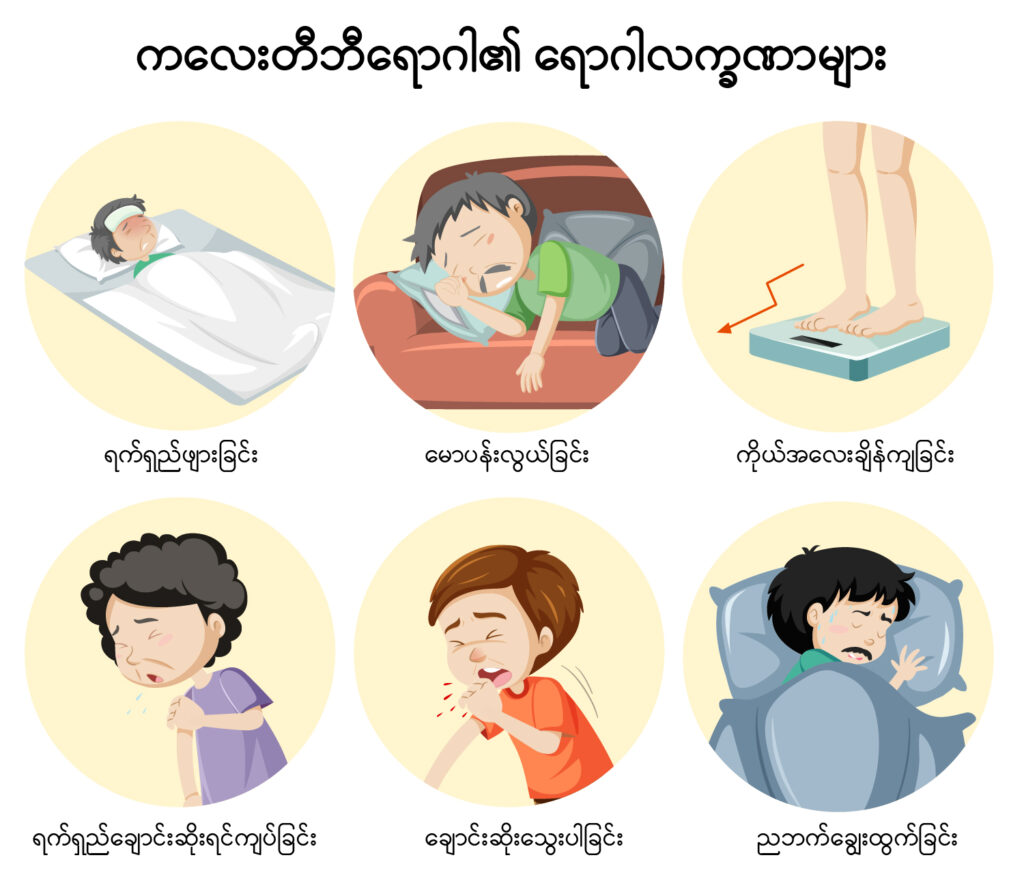
ကလေးတီဘီရောဂါတွင် အတွေ့ရများသော လက္ခဏာများမှာ_
- ရက်ရှည်ဖျားခြင်း
- အစားအသောက်ပျက်ခြင်း
- ခန္ဓာကိုယ်ကြီးထွားမှုနှေးခြင်း
- ကိုယ်အလေးချိန်ကျလာခြင်း
- ရက်ရှည်ချောင်းဆိုးရင်ကျပ်ခြင်း စသည်တို့အပြင်
- လည်ပင်းတွင် တီဘီကျိတ်များ ထွက်လာနိုင်သည်။
သို့သော် လည်ပင်းအကျိတ်တိုင်းသည် တီဘီကြောင့်မဟုတ်ပါ။ တီဘီအကျိတ်များသည် ပြွတ်သိပ် ကြပ်ခဲနေလေ့ရှိပြီး နာကျင်မှုမရှိပါ။
ကလေးကြီးများတွင်မူ အထက်ပါလက္ခဏာများအပြင်_
- ရင်ဘတ်အောင့်ခြင်း
- ချောင်းဆိုးသွေးပါခြင်း
- နုံးချည့်ခြင်း
- ညဘက် ချွေးအလွန်ထွက်ခြင်း
- ချမ်းတုန်ဖျားတတ်ခြင်း စသည်တို့ပါ ခံစားရတတ်သည်။
တီဘီပိုးသည် ကလေး၏ခန္ဓာကိုယ်ထဲ ကူးစက်ရောက်ရှိတိုင်း တီဘီရောဂါ ဖြစ်ပွါးလေ့မရှိပါ။ တီဘီပိုးကူးစက်ခံရသူများကို တီဘီရောဂါဖြစ်ပွါးသူ (Active TB) နှင့် လက္ခဏာမပြဘဲ တီဘီပိုးရှိသူ (Latent TB) ဟူ၍ နှစ်မျိုးခွဲခြားနိုင်သည်။ လက္ခဏာမပြဘဲ တီဘီပိုးရှိသူများသည် ကိုယ်ခံအားစနစ် အားနည်းလာပါက တီဘီရောဂါလက္ခဏာများ ပြလာနိုင်သည်။
ရောဂါဖြစ်နိုင်ခြေနှင့် ပြင်းထန်နိုင်ခြေများသော ကလေးများ
- ဘီစီဂျီ (BCG) တီဘီကာကွယ်ဆေး မထိုးထားသောကလေးများ
- အသက် (၅) နှစ်အောက် ကလေးများ
- ကိုယ်ခံအားကျနေသော ကလေးများ (ဥပမာ _ အိတ်ခ်ျအိုင်ဗွီ၊ ဆီးချိုရောဂါရှိသော ကလေး၊ အာဟာရချို့တဲ့နေသောကလေး)
- ကိုယ်ခံအားကျစေသည့်ဆေးများ (ဥပမာ _ စတီးရွိုက်ဆေးများ) သောက်သုံးနေသော ကလေးများ
နောက်ဆက်တွဲပြဿနာများ
နောက်ဆက်တွဲပြဿနာများကို
- ဘီစီဂျီ တီဘီကာကွယ်ဆေးမထိုးထားသောကလေးများ
- ကိုယ်ခံအားကျသောကလေးများ
- အာဟာရချို့တဲ့သောကလေးများနှင့်
- ကုသမှုနောက်ကျသော ကလေးများတွင် ပိုမိုတွေ့ရှိရသည်။
ကလေးအသက်ငယ်လေ သွေးမှတစ်ဆင့် ခန္ဓာကိုယ်အနှံ့အပြားသို့ တီဘီပိုးပျံ့နှံ့နှုန်း ပိုများလေဖြစ်သည်။ တီဘီ၏ နောက်ဆက်တွဲပြဿနာများလည်း ပိုမိုဖြစ်ပွါးနိုင်သည်။ ဥပမာအားဖြင့်_
- တီဘီ ဦးနှောက်အမြှေးရောင်ရောဂါ (TB Meningitis) နှင့် နောက်ဆက်တွဲ ပြဿနာများဖြစ်သော ဦးနှောက်တွင်းတီဘီကျိတ်များ (Tuberculoma)၊ ဦးနှောက်တွင်းရေများစုလာခြင်း (Hydrocephalus) အတွေ့ရများသည်၊ ၎င်းအခြေအနေများသည် အသက်အန္တရာယ်ရှိသည့်၊ တစ်သက်လုံးမသန်စွမ်းဖြစ်နိုင်သည့် နောက်ဆက်တွဲပြဿနာများဖြစ်သည်။ တီဘီဦးနှောက်အမြှေးရောင်ခြင်း၏ အဓိကလက္ခဏာများမှာ_
- ရက်ရှည်ဖျား၍တက်ခြင်း
- သတိလစ်ခြင်း၊
- မှိန်းခြင်း စသည်တို့အပြင်
- ခေါင်းကိုက်ခြင်း၊
- အန်ခြင်း၊
- ဇက်ခိုင်ခြင်းစသည့် အခြားလက္ခဏာများလည်း တွေ့ရှိနိုင်သည်။
အခြားပြင်းထန်သောနောက်ဆက်တွဲဆိုးကျိုးများမှာ _
- ပြန်ရည်ကျိတ်တီဘီ (Tuberculous lymphadenitis)
- အဆုတ်အမြှေးပါးတီဘီ (Tuberculous pleural effusion)
- ကျောရိုးဆစ်တီဘီရောဂါ (Spinal Tuberculosis or Pott’s spine)
- အူလမ်းကြောင်းတီဘီ (TB intestine)
- ဝမ်းဗိုက်အတွင်း ပျံ့နှံနိုင်သော ဝမ်းဗိုက်တီဘီ (TB abdomen)
- ကျောက်ကပ်တီဘီ (Renal TB)
- အရိုးအဆစ်တီဘီ (Osteoarticular TB) စသည်တို့ဖြစ်သည်။
ဆေးရုံ၊ ဆေးခန်းပြသခြင်း
အထက်ပါရောဂါလက္ခဏာများကို သတိပြုမိပါက မိသားစုဆရာဝန်နှင့် ပြသတိုင်ပင်ရန်လိုသည်။ မိသားစုဆရာဝန်မှ ကလေးအား လိုအပ်သည့် စစ်ဆေးစမ်းသပ်မှုများ ပြုလုပ်ခြင်း၊ ဓာတ်ခွဲစစ်ဆေးခြင်း၊ ဓာတ်မှန်ရိုက်ခြင်းအပြင် မိသားစုဝင်များနှင့် တစ်အိမ်တည်းနေသူများကိုပါ တီဘီအတွက် စစ်ဆေးခြင်း စသည်တို့ပြုလုပ်၍ ရောဂါရှာဖွေ ကုသပေးနိုင်သည်။ လိုအပ်ပါက မိသားစုဆရာဝန်မှ သက်ဆိုင်ရာ အထူးကုဆရာဝန်များနှင့် တိုင်ပင်ကုသခြင်း၊ လွှဲပြောင်းကုသခြင်းများ ပြုလုပ်ပေးလိမ့်မည်။
ရောဂါရှာဖွေခြင်း
တီဘီရောဂါကို သံသယရှိပါက အခြေခံသွေးစစ်ဆေးခြင်း၊ ရင်ဘတ်ဓာတ်မှန်ရိုက်ခြင်း၊ အရေပြား၌ တီဘီစစ်ဆေးခြင်း (Tuberculin skin test) စသည်တို့ ပြုလုပ်လေ့ရှိသည်။ ကလေးကြီးများတွင် သလိပ်မှ တီဘီပိုးကို စစ်ဆေးနိုင်သည်။ ယခုအခါ ဆေးပညာ၏ ခေတ်မီတိုးတက်မှုများနှင့်အညီ သွေးမှ တီဘီပိုးစစ်ဆေးခြင်း (Interferon-Gamma Release Assays – IGRA) ကို ပြုလုပ်လာနိုင်ပြီဖြစ်သည်။ ထိုစစ်ဆေးမှုသည် အရေပြား၌ တီဘီစစ်ဆေးမှုထက် ပိုမိုတိကျပြီး BCG ကာကွယ်ဆေးကြောင့်လည်း မှားယွင်းတုံ့ပြန်မှု မဖြစ်စေနိုင်ပါ။ ထို့ပြင် တီဘီပိုး၏မျိုးဗီဇကို အခြေခံသော စမ်းသပ်မှုများ ပေါ်ပေါက်လာသော်လည်း နေရာတိုင်းတွင် လက်လှမ်းမီခြင်းမရှိသေးပါ။
တီဘီရောဂါ၏ နောက်ဆက်တွဲပြဿနာများပေါ် မူတည်ပြီး အခြားစမ်းသပ်စစ်ဆေးမှုများကိုလည်း ပြုလုပ်ရနိုင်သည်။ ဥပမာ _ ဦးနှောက်အမြှေးရောင်ရောဂါအတွက် ခါးရိုးကြားမှ စီအက်စ်အက်ဖ် (CSF) အရည်ကို စမ်းသပ်စစ်ဆေးခြင်း (Lumbar Puncture)၊ ဦးနှောက်ဓာတ်မှန်ရိုက်ခြင်း၊ တီဘီအကျိတ်များအတွက် အသားစယူ၍ စစ်ဆေးခြင်း၊ ကျောရိုးတီဘီနှင့် အရိုးအဆစ်တီဘီများအတွက် အရိုးဓာတ်မှန် (Bone X-ray)၊ ကွန်ပျူတာဓာတ်မှန် (CT scan) နှင့် သံလိုက်ဓာတ်မှန် (MRI) ရိုက်ခြင်း၊ အရည်အဆုတ်အမြှေးပါးအတွင်းမှ အရည်များစုပ်ထုတ်၍ ဓာတ်ခွဲစစ်ဆေးခြင်း စသည်တို့ဖြစ်သည်။
ကုသခြင်း
အရေးကြီးသောအချက်မှာ ကလေးတစ်ယောက်တွင် တီဘီရောဂါ ရှိမရှိ၊ တီဘီဆေးနှင့် ကုသရန် သင့်မသင့် ဆုံးဖြတ်ရာတွင် သွေး၊ ဓာတ်မှန်၊ အရေပြားစစ်ဆေးချက်များနှင့်အတူ ကလေး၏ ရောဂါရာဇဝင်နှင့် ကလေးတွင် တွေ့ရှိရသောလက္ခဏာများကိုပါ ထည့်သွင်းစဉ်းစားဆုံးဖြတ်ရသည်။ အဆုတ်ဓာတ်မှန်တွင် ကလေးအဆုတ်တီဘီ (Primary complex) ဟု အဖြေပေးထားသော်လည်း ကုသရန် လိုချင်မှလိုမည်။ တစ်ခါတစ်ရံ ကလေးအဆုတ်တီဘီသည် ဆေးကုသရန်မလိုဘဲ သူ့အလိုလိုပျောက်ကင်းတတ်ပြီး ယခင်ဖြစ်ခဲ့သည့် တီဘီလက္ခဏာကို ဓာတ်မှန်တွင် တွေ့ရှိခြင်းဖြစ်သည်။ အလားတူ သွေးအဖြေ၊ အရေပြားတီဘီစမ်းသပ်ချက်အဖြေများမှ တီဘီဟုအဖြေထွက်တိုင်းလည်း ကုသဖို့လိုချင်မှလိုမည်။
တီဘီရောဂါအတွက် အသုံးအများဆုံး ပဋိဇီဝပိုးသတ်ဆေးများမှာ_
- Isoniazid
- Rifampicin
- Pyrazinamide
- Ethambutol တို့ဖြစ်သည်။
တီဘီရောဂါအတွက် ကုသဆေးများသည် ထိရောက်သောဆေးများဖြစ်ပြီး သတ်မှတ်ထားသည့် ပမာဏအတိုင်းတိုက်ကျွေးလျှင် နောက်ဆက်တွဲပြဿနာများ မရှိသလောက်နည်းပါးသည်။ အဆုတ်တီဘီအတွက် ကုထုံးပေါ်မူတည်၍ ဆေးဝါး သုံးမျိုး (သို့မဟုတ်) လေးမျိုးကို ပေါင်းစပ်၍ အနည်းဆုံး ခြောက်လအပြည့် တိုက်ရမည်ဖြစ်သည်။ ဦးနှောက်တီဘီနှင့် ကျောရိုးတီဘီကဲ့သို့ ပြင်းထန်သည့် တီဘီရောဂါတို့တွင် ဆေးကို တစ်နှစ်အထိ တိုက်ကျွေးရန်လိုသည်။ ရောဂါပျောက်ကင်းရေး၊ တီဘီပိုးများ ဆေးယဉ်ပါးခြင်းများ မရှိစေရေးတို့အတွက် သတ်မှတ်ပေးထားသော ဆေးပမာဏနှင့် ကာလအတိုင်း မိဘများဘက်မှ နေ့စဉ်ပုံမှန်တိုက်ကျွေးရန် အလွန်အရေးကြီးသည်။
တီဘီဆေးတိုက်ကျွေးနေစဉ် အထူးသဖြင့် စတင်တိုက်ကျွေးပြီးစ (၂) ပတ်ခန့်အတွင်းတွင် ဆေးမတည့်သောလက္ခဏာများ (ဥပမာ _ အရေပြားတွင် အနီစက်၊ အနီကွက်များ ထွက်ခြင်းနှင့် အသားဝါ၊ မျက်လုံးဝါခြင်း) တို့ကို စောင့်ကြည့်သင့်ပြီး လိုအပ်ပါက မိသားစုဆရာဝန်နှင့် တိုင်ပင်ဆွေးနွေးသင့်သည်။
ကာကွယ်ခြင်း
- တီဘီရောဂါကာကွယ်ဆေးဖြစ်သော ဘီစီဂျီကာကွယ်ဆေးကို သတ်မှတ်ထားသည့် ကာကွယ်ဆေးထိုး စီမံချက်အတိုင်း မဖြစ်မနေ ထိုးနှံသင့်သည်
- တီဘီရောဂါရှိသောလူကြီးများနှင့် အနီးကပ်နေထိုင်ခြင်းကို ရှောင်ကြဉ်ပါ
- တီဘီရောဂါရှိသော လူကြီးများသည်လည်း နှာချေ ချောင်းဆိုးလျှင်၊ အနီးကပ် စကားပြောလျှင် လက်ကိုင်ပဝါနှင့် နှာခေါင်း၊ ပါးစပ်တို့ကို အုပ်ထားသည့်အကျင့် သို့မဟုတ် နှာခေါင်းစည်း (facemask) တပ်သည့်အကျင့်ကို ပြုလုပ်ပေးပါ
- ကလေးများကို အာဟာရပြည့်ဝသော အစားအသောက်များ ကျွေးမွေးပါ
- အိမ် လေဝင်လေထွက် ကောင်းရန်လိုပြီး လူကြီးများသည်လည်း ဆေးလိပ်သောက်ခြင်းမှ ရှောင်ကြဉ်ပါ
ဆက်လက်ဖတ်ရှုရန်
- တီဘီရောဂါ
- တီဘီ ဦးနှောက်အမြှေးရောင်ရောဂါ
- ဝမ်းဗိုက်တီဘီ
- ကျောရိုးဆစ်တီဘီရောဂါ
- ဝမ်းဗိုက်တီဘီ
- အရေပြား၌ တီဘီစစ်ဆေးခြင်း
References:
- Centers for Disease Control and Prevention. (2022). TB in children. U.S. Department of Health & Human Services. Retrieved June 18, 2025, from https://www.cdc.gov/tb/about/children.html
- Nationwide Children’s Hospital. (n.d.). Tuberculosis (TB) in children. Retrieved June 18, 2025, from https://www.nationwidechildrens.org/conditions/health-library/tuberculosis-tb-in-children
- Royal Children’s Hospital Melbourne. (2021). Tuberculosis (TB). Retrieved June 18, 2025, from https://www.rch.org.au/kidsinfo/fact_sheets/Tuberculosis_TB/
- World Health Organization. (2024). Tuberculosis. Retrieved June 18, 2025, from https://www.who.int/news-room/fact-sheets/detail/tuberculosis
Published: 30 August 2024
Last updated: 22 July 2025
Share
Terms of use:
ဤအချက်အလက်များသည် ကျန်းမာရေးပညာပေးရည်ရွယ်ချက်ဖြင့်သာ ဖော်ပြထားခြင်းဖြစ်သောကြောင့် ဆရာဝန်နှင့် ကျန်းမာရေးဝန်ထမ်းများ၏ ရောဂါရှာဖွေခြင်း၊ ကုထုံး၊ နှစ်သိမ့်ပညာပေးဆွေးနွေးခြင်းများအား အစားထိုးရန် မသင့်ပါ။ မည်သည့်ဆေးဝါးကိုမဆို နားလည်တတ်ကျွမ်းသည့် ကျန်းမာရေးဝန်ထမ်းများ၏ ညွှန်ကြားချက်ဖြင့်သာ အသုံးပြုသင့်သည်။
သင်၏ကျန်းမာရေးပြဿနာများနှင့် ပတ်သက်၍ လိုအပ်ပါက သင့်မိသားစုဆရာဝန် သို့မဟုတ် တတ်ကျွမ်းသော ကျန်းမာရေးဝန်ထမ်းများ၏ အကြံဉာဏ်ကိုသာ ရယူသင့်ပါသည်။
Copyrights : All content appearing on “ကျန်းမာသုတ”which is owned and operated by CLL HEALTH, is protected by copyright and may not be reused or reproduced without explicit permission.
