ဆီးချိုရောဂါတွင် အသုံးပြုသော ထိုးဆေးကုထုံးများဆိုသည်မှာ အင်ဆူလင် (Insulin) နှင့် အင်ဆူလင်ထွက်စေရန် အားပေးသော GLP-1 receptor agonist ထိုးဆေးများထိုး၍ ကုသခြင်းဖြစ်သည်။
အင်ဆူလင်
အင်ဆူလင်ထိုးဆေးသည် သွေးတွင်းသကြားဓာတ်ကို ပုံမှန်ဖြစ်အောင် ထိန်းသိမ်းပေးနိုင်ပြီး ဆီးချိုရောဂါ၏ နောက်ဆက်တွဲပြဿနာများကို လျှော့ချပေးနိုင်သည့် အရေးကြီးသော ကုသမှုတစ်မျိုး ဖြစ်သည်။ အင်ဆူလင်ဆိုသည်မှာ ခန္ဓာကိုယ်တွင်းရှိ ပန်ကရိယမှထုတ်လုပ်သော ဟော်မုန်းတစ်မျိုးဖြစ်ပြီး အောက်ပါလုပ်ငန်းများကို လုပ်ဆောင်သည်။
- အင်ဆူလင်သည် သကြားဓာတ်ကို ချေဖျက်အသုံးပြုခြင်းဖြင့် ထိန်းချုပ်ပေးခြင်း
အစာစားပြီးနောက် ခန္ဓာကိုယ်သည် ကာဗိုဟိုက်ဒရိတ်ကို ဂလူးကို့စ်ဟုခေါ်သော သကြားဓာတ်အဖြစ်သို့ ဖြိုခွဲလိုက်သည်။ ဂလူးကို့စ်သည် ခန္ဓာကိုယ်၏ အဓိက စွမ်းအင်အရင်းအမြစ်တစ်ခုဖြစ်သည်။ ဂလူးကို့စ်သည် သွေးကြောထဲသို့ ရောက်ရှိသောအခါ ပန်ကရိယသည် အင်ဆူလင်ကို ထုတ်လုပ်ခြင်းဖြင့် တုံ့ပြန်သည်။ ထို့နောက် အင်ဆူလင်သည် ဂလူးကို့စ်ကို ခန္ဓာကိုယ်ဆဲလ်များအတွင်းသို့ ဝင်ရောက်စေပြီး စွမ်းအင်ထုတ်လုပ်နိုင်ရန် ကူညီခြင်းဖြင့် သကြားဓာတ်ကို ထိန်းပေးသည်။ - အင်ဆူလင်သည် ပိုနေသောသကြားဓာတ်ကို သိုလှောင်သိမ်းဆည်းခြင်း
အင်ဆူလင်သည် ပိုလျှံသောသကြားဓာတ်များကို အသည်းတွင် ဂလိုက်ကိုဂျင် (Glycogen) အနေဖြင့် သိမ်းဆည်းသည်။ ထိုဂလိုက်ကိုဂျင်သည် ခန္ဓာကိုယ်တွင်းတွင် သကြားဓာတ်နည်းသောအခါတွင် သကြားဓာတ်အနေဖြင့် ပြန်လည်အသုံးပြုပေးသည်။
GLP-1 Receptor Agonists (Liraglutide, Semaglutide, Dulaglutide, Exenatide)
ဆီးချိုရောဂါတွင် သွေးတွင်းသကြားဓာတ်ကို ထိန်းသိမ်းရန် အင်ဆူလင်ကဲ့သို့ပင် ထိုးဆေးအနေဖြင့် အသုံးပြုနိုင်သည့်ဆေးတစ်မျိုးမှာ GLP-1 Receptor Agonists ဖြစ်သည်။ ထိုဆေးကို အမျိုးအစား (၂) ဆီးချိုသမားများတွင်အသုံးပြုနိုင်ပြီး သွေးတွင်းသကြားဓာတ်ကို ထိန်းပေးနိုင်သည့်အပြင် ကိုယ်အလေးချိန်ကိုလည်း ကျစေသည်။ ထို့ကြောင့် အဝလွန်ရောဂါများတွင်လည်း အသုံးပြုကြသည်။
GLP-1 Receptor Agonists အလုပ်လုပ်ပုံ
GLP-1 Receptor Agonists များသည် အစာစားပြီးနောက်တွင် ပန်ကရိယ (Pancreas) မှ အင်ဆူလင် (Insulin) ပိုမိုထုတ်လုပ်ရန် အားပေးပြီး သကြားဓာတ်ကိုကျစေသည်။
သုံးစွဲရန်လိုအပ်သော ရောဂါနှင့်အခြေအနေများ
အင်ဆူလင်ထိုးဆေး ထိုးရသော အကြောင်းရင်း
- အမျိုးအစား (၁) ဆီးချိုရောဂါ
အမျိုးအစား (၁) ဆီးချိုတွင် အင်ဆူလင်ကို ပန်ကရိယမှ မထုတ်လုပ်နိုင်သောကြောင့် ရောဂါစတင်ဖြစ်ချိန်မှစ၍ တစ်သက်လုံး အင်ဆူလင်ထိုးဆေး ထိုးပေးခြင်းဖြင့် သကြားဓာတ်ကို ထိန်းသိမ်းနိုင်ပြီး ကျန်းမာစွာ နေထိုင်နိုင်မည်ဖြစ်သည်။ - အမျိုးအစား (၂) ဆီးချိုရောဂါ
အမျိုးအစား (၂) ဆီးချိုသမားများတွင် အောက်ပါအခြေအနေများတွင် အင်ဆူလင်ထိုးရန် လိုအပ်သည်။- ကျန်းမာသောနေထိုင်စားသောက်မှုပုံစံနှင့် ဆီးချိုသောက်ဆေးများသည် သွေးတွင်းသကြားဓာတ်ကို လုံလောက်အောင် မထိန်းနိုင်ခြင်း
- ရောဂါဝေဒနာတစ်ခုခု ပြင်းပြင်းထန်ထန် ခံစားနေရခြင်း (ဥပမာ _ နှလုံးသွေးကြောပိတ်ခြင်း၊ လေဖြတ်ခြင်း)
- ပြင်းထန်သောပိုးဝင်ခြင်း သို့မဟုတ် ပိုးဆိပ်ပျံ့ခြင်း (ဥပမာ _ ပြင်းထန်အဆုတ်ရောင် နမိုးနီးယားဖြစ်ခြင်း)
- ခွဲစိတ်မှုတစ်ခုခု ပြုလုပ်ခြင်းတို့တွင် အင်ဆူလင်ထိုးဆေး ထိုးပေးရန် လိုအပ်သည်
- ဆီးချိုဆိပ်တက်သည့် အရေးပေါ်အခြေအနေများ [ဒီကေအေ (DKA) နှင့် အိပ်ချ်အိပ်ချ်အက်စ် (HHS)] တို့တွင်လည်း သွေးတွင်းသကြားဓာတ် အလွန်အမင်းတက်နေသည့်အတွက် အင်ဆူလင်ထိုးဆေးကို အသုံးပြုရသည်
- ကိုယ်ဝန်ဆောင်ဆီးချိုများတွင်လည်း အင်ဆူလင်ထိုးဆေးသည် အကောင်းဆုံးသောကုသမှုဖြစ်သည်
သုံးစွဲပုံနည်းလမ်းများ
အင်ဆူလင်အမျိုးအစားများ
မည်သည့်အင်ဆူလင်အမျိုးအစားမဆို သကြားဓာတ်ကို လျှော့ချပေးနိုင်သည်။ အင်ဆူလင်များသည် ၎င်းတို့၏ သွေးတွင်းသကြားဓာတ် ထိန်းသိမ်းထားနိုင်သည့် ကြာချိန်ကာလနှင့် လျင်မြန်စွာ အာနိသင်ပြနိုင်မှုတို့ပေါ် မူတည်၍ အမျိုးအစားခွဲခြားထားသည်။
- လျင်မြန်စွာ အာနိသင်ပြသော အင်ဆူလင်အမျိုးအစား (Rapid-Acting Insulin – Insulin Glulisine, Insulin Lispro, Inhaled Insulin)
လျင်မြန်စွာ အာနိသင်ပြသော အင်ဆူလင်အမျိုးအစားသည် အသုံးပြုလိုက်သည်နှင့် (၅)မိနစ် မှ (၂၀)မိနစ်အတွင်း အာနိသင်ပြပြီး (၃-၆) နာရီ ကြာသည်အထိ ခန္ဓာကိုယ်ထဲတွင် ဆေး၏အာနိသင်ရှိသည်။ ၎င်းတို့၏ အာနိသင်အမြင့်ဆုံးအချိန်မှာ ဆေးထိုးပြီးနောက် (၁)နာရီ မှ (၂)နာရီအတွင်းဖြစ်သည်။ လျင်မြန်စွာ အာနိသင်ပြသော အင်ဆူလင်ကို အစာမစားမီ (၁၅) မိနစ်ခန့်တွင် ထိုးပေးရမည်။ မနက်စာ၊ နေ့လည်စာ၊ ညစာ မစားမီအချိန်များတွင် ဆရာဝန်ညွှန်ကြားသည့် ပမာဏအတိုင်း အရေပြားအောက် (Subcutaneous Injection) တွင် ထိုးနိုင်သည်။ - ပုံမှန်အင်ဆူလင်အမျိုးအစား (Regular Insulin or Short Acting Insulin – Soluble Insulin like Novolin R , Humulin R)
ပုံမှန်အင်ဆူလင်အမျိုးအစားတို့သည် ဆေးထိုးပြီးသည်နှင့် (၃၀)မိနစ် မှ (၄၅)မိနစ်ကြားတွင် အာနိသင်စပြပြီး (၅-၈) နာရီကြာသည်အထိ ဆေး၏အာနိသင်ရှိသည်။ ၎င်းတို့၏ အာနိသင်အမြင့်ဆုံးအချိန်မှာ ဆေးထိုးပြီးနောက် (၂)နာရီ မှ (၄)နာရီ အတွင်းဖြစ်သည်။ ပုံမှန်အင်ဆူလင်အမျိုးအစားကို အစာမစားမီ မိနစ် (၃၀) အလိုတွင် ထိုးပေးရမည်။ မနက်စာ၊ နေ့လည်စာ၊ ညစာမစားမီအချိန်များတွင် ဆရာဝန်ညွှန်ကြားသည့် ပမာဏအတိုင်း အရေပြားအောက် (Subcutaneous Injection) တွင် ထိုးနိုင်သည်။ ဆီးချိုဆိပ်တက်သည့် အရေးပေါ်အခြေအနေများတွင် သွေးကြောထဲသို့ သွင်း၍ကုသရသည်။ - အလယ်အလတ် အာနိသင်ပြသော အင်ဆူလင် (Intermediate-Acting Insulin – Isophane Insulin (NPH)
ထိုအင်ဆူလင်အမျိုးအစားသည် ဆေးထိုးပြီး (၂) နာရီအတွင်း စတင်အလုပ်လုပ်၍ (၁၄)နာရီ မှ (၁၆)နာရီကာလအထိ အာနိသင်ရှိသည်။ အာနိသင်အမြင့်ဆုံးအချိန်မှာ ဆေးထိုးပြီး (၄)နာရီ မှ (၁၂)နာရီကြားအချိန်တွင်ဖြစ်သည်။ အစာမစားမီ မိနစ် (၃၀) အချိန်ခန့်တွင် ထိုးရသည်။ တစ်ရက်လျှင် တစ်ကြိမ် သို့မဟုတ် နှစ်ကြိမ် (မနက်စာမစားမီနှင့် ညစာမစားမီ) ဆရာဝန်ညွှန်ကြားသည့်အတိုင်း အရေပြားအောက်သို့ ထိုးပေးနိုင်သည်။ - ကြာရှည်စွာ အာနိသင်ပြသော အင်ဆူလင် (Long-Lasting Insulin – Insulin Glargine, Insulin Detemir)
ကြာရှည်စွာ အာနိသင်ပြသော အင်ဆူလင်သည် စတင်ဆေးထိုးပြီး တစ်နာရီအကြာခန့်တွင် အာနိသင်စပြပြီး ခန္ဓာကိုယ်ထဲတွင် (၂၄) နာရီခန့်ကြာ အာနိသင်ရှိသည်။ အာနိသင်အမြင့်ဆုံးအချိန်မှာ ဆေးထိုးပြီးနောက် (၃)နာရီ မှ (၁၄)နာရီကြားတွင်ဖြစ်သည်။ ကြာရှည်စွာ အာနိသင်ပြသော အင်ဆူလင်သည် (၂၄) နာရီလုံးတွင် အာနိသင်ရှိသောကြောင့် အစားအသောက်များ စားချိန်နှင့်ချိန်ပြီး အသုံးပြုရန် မလိုအပ်ပါ။ တစ်နေ့တွင် တစ်ကြိမ်သာ ထိုးရန်လိုအပ်ပြီး ဆေးထိုးမည့်အချိန်ကို ပုံမှန်သတ်မှတ်ထားပြီး နောက်ရက်များတွင်လည်း သတ်မှတ်ထားသောအချိန်တွင်သာ ပြန်လည်ထိုးပေးရမည် [ဥပမာ_ယနေ့ ည (၆) နာရီထိုးလျှင် မနက်ဖြန် ည (၆) နာရီတွင် ပုံမှန်ထိုးရန် လိုအပ်သည်]။ - အကြာရှည်ဆုံး အာနိသင်ပြသော အင်ဆူလင် (Ultra Long-Acting Insulin – Insulin Degludec)
ထိုအင်ဆူလင်အမျိုးအစားသည် စတင်အသုံးပြုပြီး (၆) နာရီအကြာတွင် အာနိသင်စပြီး ခန္ဓာကိုယ်ထဲတွင် (၂)ရက်အထိ အာနိသင်ရှိသည်။ အာနိသင်အမြင့်ဆုံးအချိန်ဟူ၍ မရှိဘဲ ထိုအင်ဆူလင် ခန္ဓာကိုယ်တွင်းရှိချိန်တစ်လျှောက်တွင် တူညီသောပြင်းအား အာနိသင်ရှိသည်။ ထိုအင်ဆူလင်သည်လည်း ကြာရှည်စွာ အာနိသင်ပြသော အင်ဆူလင် (Long acting insulin) ကဲ့သို့ပင် အစားအသောက်များ စားချိန်နှင့်ချိန်၍ အသုံးပြုရန် မလိုအပ်ပါ။ တစ်နေ့လျှင် တစ်ကြိမ် သတ်မှတ်ထားသောအချိန်တွင်သာ နေ့စဥ်ပုံမှန်ထိုးရန် လိုအပ်သည်။ - ရောထားသော အင်ဆူလင်အမျိုးအစား [Premixed Insulin – Combination of Short Acting and Intermediate Acting (30% Regular Insulin and 70% NPH)]
ထိုအင်ဆူလင် အမျိုးအစားတွင် ပုံမှန်အင်ဆူလင်အမျိုးအစား (Regular or Short-Acting Insulin) နှင့် အလယ်အလတ် အာနိသင်ပြသော အင်ဆူလင် (Intermediate Acting Insulin – NPH) တို့ ရောထားလေ့ရှိသည် [ဥပမာ_ပုံမှန် (၃၀) ရာခိုင်နှုန်းနှင့် အလယ်အလတ် (၇၀) ရာခိုင်နှုန်းတို့ ပေါင်းစပ်ထားသော အင်ဆူလင်အမျိုးအစားဖြစ်သည်]။ ဆေးထိုးပြီး မိနစ် (၃၀) မှ (၆၀) အကြာတွင် အာနိသင်စပြပြီး (၁၀)နာရီ မှ (၁၆)နာရီ ကြာသည်အထိ ဆေးအာနိသင်ရှိသည်။ အစာမစားမီ နာရီဝက်မှ တစ်နာရီ အလိုတွင် ဆေးထိုးပေးရန် လိုအပ်သည်။
အင်ဆူလင်ကို လူနာ၏ ဆီးချိုရောဂါအမျိုးအစား၊ သကြားဓာတ်ပမာဏ၊ လူနာ၏ နေထိုင်စားသောက်မှုပုံစံအပေါ် မူတည်၍ သင့်တော်သော အင်ဆူလင်အမျိုးအစား၊ ပမာဏနှင့် ထိုးရမည့်အကြိမ်အရေအတွက်ကို ဆရာဝန်မှ သတ်မှတ်ပေးသည်။ ဆရာဝန် သတ်မှတ်ပေးထားသော အင်ဆူလင်အမျိုးအစား၊ ပမာဏနှင့် ထိုးရမည့်အကြိမ်အရေအတွက်အတိုင်း အသုံးပြုရန် အရေးကြီးသည်။
အင်ဆူလင်ထိုးဆေး ထိုးနှံနိုင်သော နေရာများ
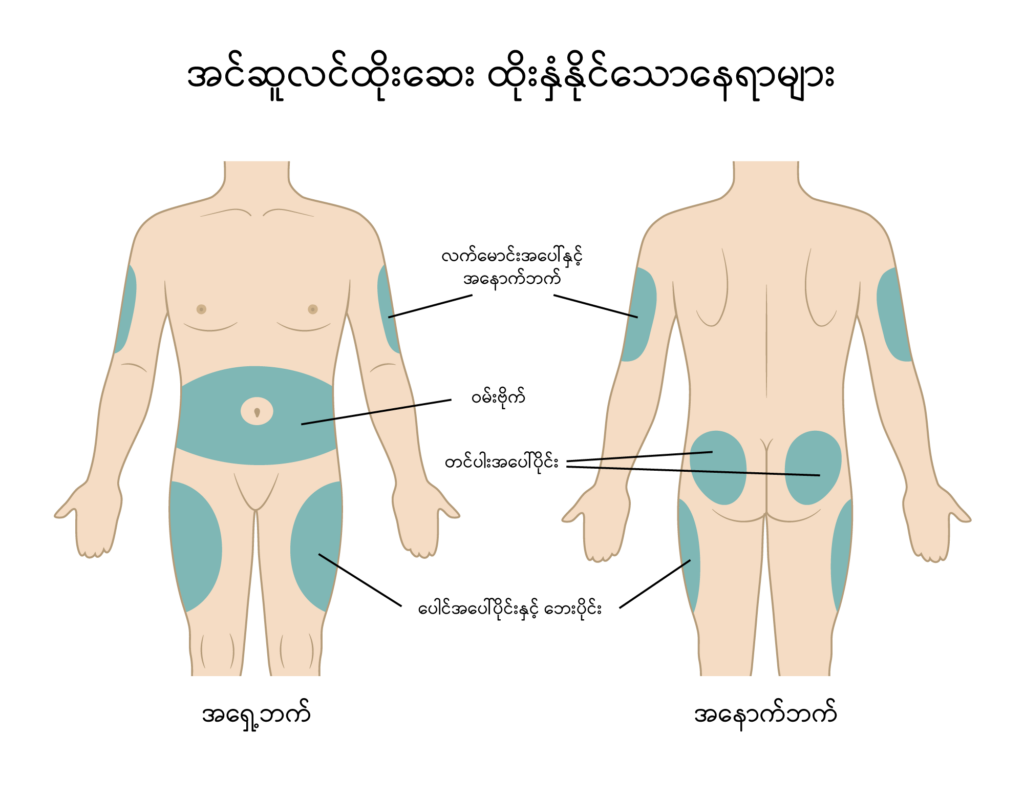
အင်ဆူလင်ကို ခန္ဓာကိုယ်တွင် ထိုးနှံနိုင်သော နေရာများစွာရှိသည်။ အထူးသဖြင့် အဆီရှိသောနေရာတွင် ထိုးလျှင် အကောင်းဆုံးဖြစ်သည်။
- ဝမ်းဗိုက်ရှိ ချက်၏ လက်သုံးလုံးပတ်လည်နေရာများ
- ပေါင်အပေါ်ပိုင်းနှင့်ဘေးပိုင်း
- လက်မောင်းအပေါ်နှင့် အနောက်ဘက်
- တင်ပါးအပေါ် ပိုင်းတို့ ဖြစ်သည်။
ထိုးဆေးများကို အရေပြားအောက်အဆီလွှာ (subcutaneous layer) ကိုထိုးသွင်း၍ အသုံးပြုကြသည်။ သွေးတွင်းသကြားဓာတ်တက်၍ အရေးပေါ်အသက်အန္တရာယ်ရှိသော အခြေအနေမှသာ သွေးကြောထဲထိုးသောကုထုံးကို အသုံးပြုကြသည်။
ဆေးထိုးလျှင် တစ်ကြိမ်နှင့်တစ်ကြိမ် လက်တစ်လုံးခြား (၁ စင်တီမီတာ) ခွါထိုးပါက ဆေး၏ အရေပြားကိုထိခိုက်စေသော ဘေးထွက်ဆိုးကျိုးများမှ ရှောင်ရှားနိုင်သည်။
အင်ဆူလင်ထိုးဆေးအသုံးပြုပုံ
- အင်ဆူလင်ပင်န် (Insulin pen – ထိုးဆေးကြိုဖြည့်ထားသောဆေးထိုးအပ်) ဖြင့် ဆေးထိုးခြင်း
အင်ဆူလင်ပင်န် ဆိုသည်မှာ အင်ဆူလင်ထိုးဆေးကို လွယ်ကူစွာ ထိုးနိုင်စေရန် ဘောလ်ပင်ပုံစံဖြင့် ထုတ်လုပ်ထားခြင်းဖြစ်သည်။
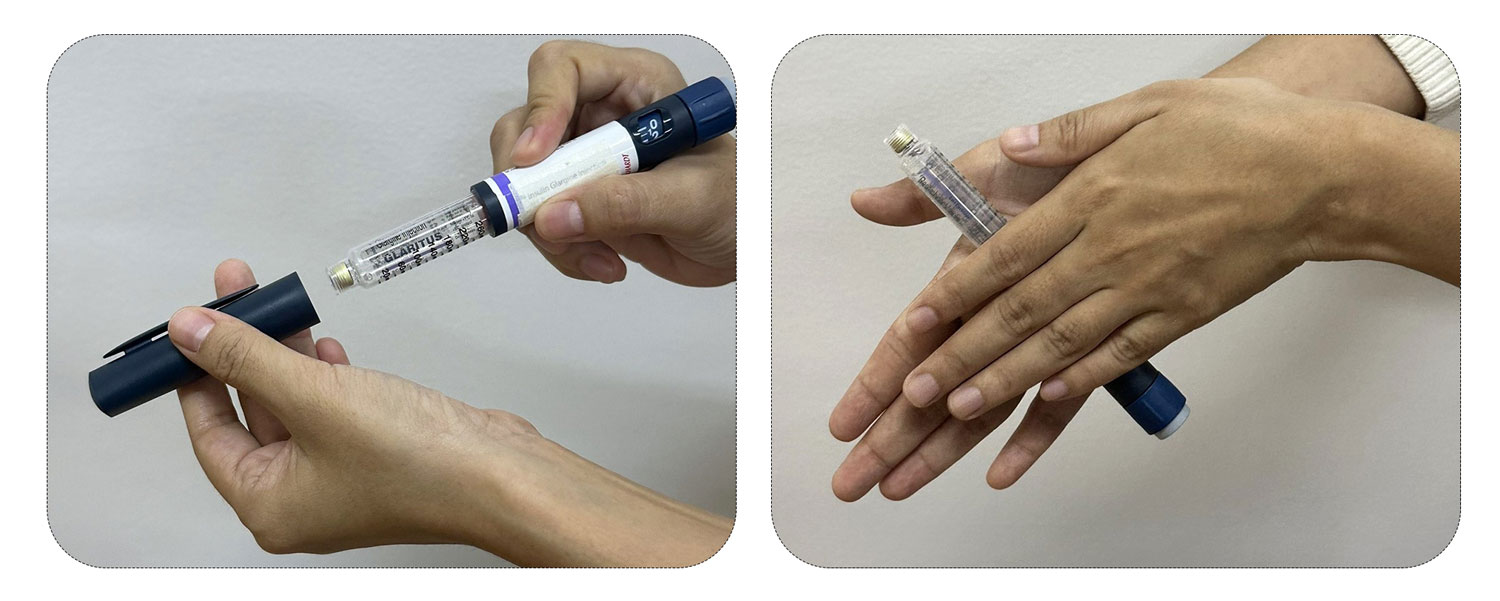
- အင်ဆူလင်ပင်န်၏ အဖုံးကို ဖွင့်ပါ
- အပ်ကိုပိတ်ထားသော စက္ကူကို ပုံအတိုင်းခွါပါ
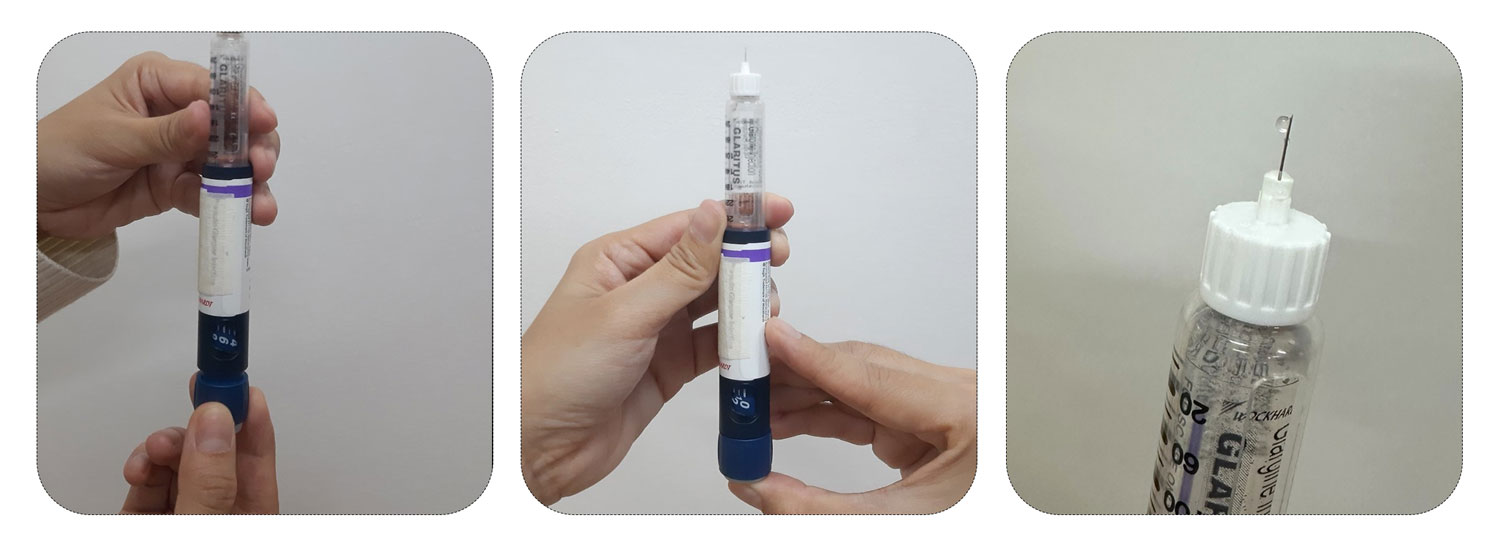
အပ်အဖုံးနှင့်အုပ်ထားသောအပ်ကို အင်ဆူလင်ပင်န်တွင် ပုံအတိုင်း ဝက်အူရစ်ကဲ့သို့လှည့်၍ တပ်ပါ၊ ပုံအတိုင်း အပြင်အပ်အဖုံးနှင့် အတွင်းအပ်အဖုံးကို ဖယ်ပါ - ပုံအတိုင်း ပင်န်ကို ထောင်မတ်၍ ဆေးပုလင်းထဲရှိ လေများ ထုတ်ပေးပါ၊ ပင်န်အောက်ခြေရှိ ခလုတ်ကို တစ်ယူနစ် သို့မဟုတ် နှစ်ယူနစ်သို့ ရောက်အောင် လှည့်ပါ။ ပင်န်ကို ထောင်မတ်ထားပြီး ပင်န်အောက်ခြေရှိ ဆေးထိုးသည့် ခလုတ်ကိုဖိပြီး ဆေး ထွက်မထွက် ကြည့်ပါ
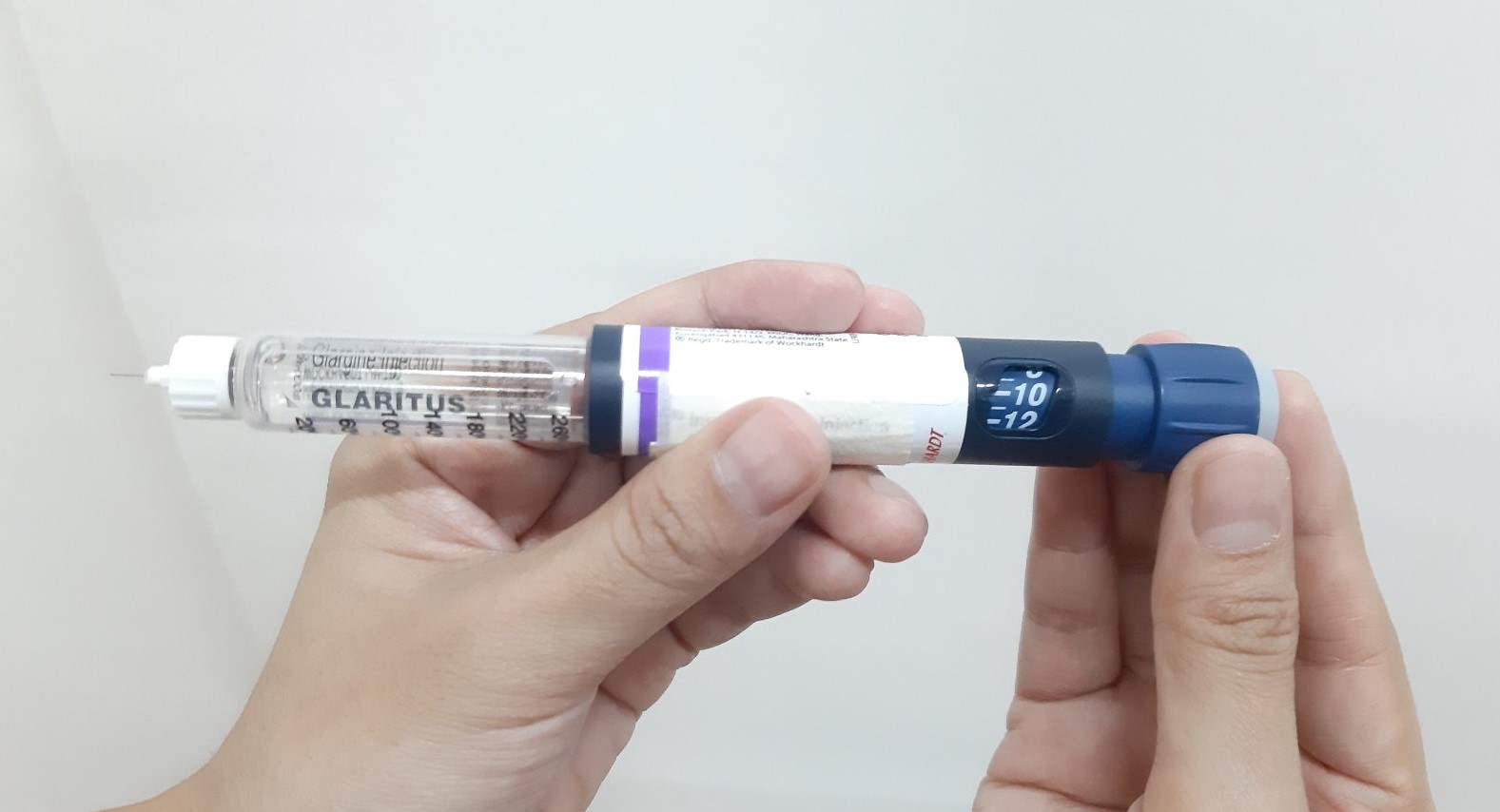
- ဆရာဝန်သတ်မှတ်ပေးထားသော မိမိထိုးရမည့် အင်ဆူလင်ပမာဏကို ရောက်အောင် ပင်န်အောက်ခြေရှိ ခလုတ်ကို လှည့်ပါ
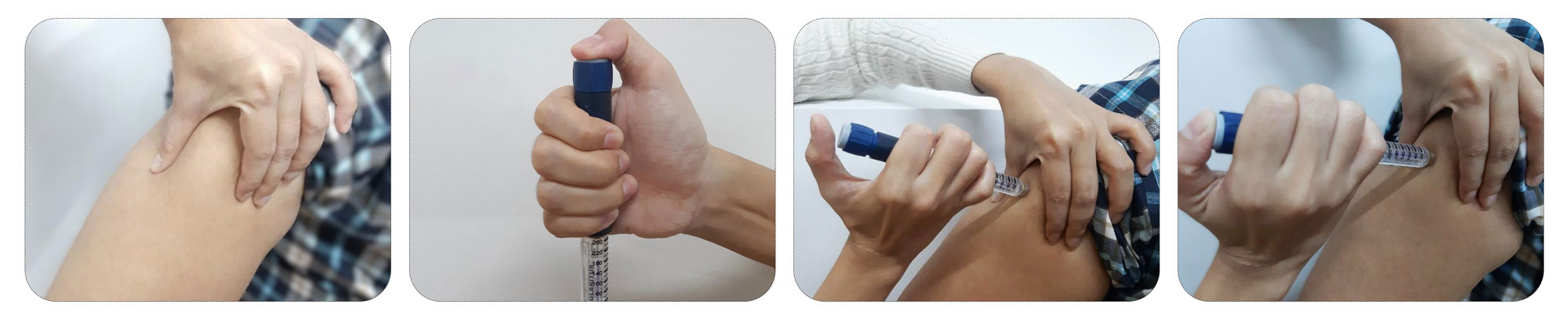
- ဆေးထိုးမည့်နေရာကို ရွေးချယ်ပြီး အရက်ပြန်နှင့်သုတ်၍ သန့်ရှင်းရေးလုပ်ပါ
- ပုံအတိုင်း လက်မကို ဆေးထိုးမည့်ခလုတ်ပေါ်တင်ပြီး ကျန်လက်ချောင်းများနှင့် ပင်န်ကို ဆုပ်ကိုင်လိုက်ပါ၊ ဆေးထိုးမည့်နေရာရှိ အရေပြားနှင့်အသားကို လက်မနှင့်လက်ညှိုးကြားတွင် တင်းအောင်ဆွဲပြီးကိုင်ပါ၊ အပ်ကို (၉၀) ဒီဂရီ ထားပြီး လျင်မြန်စွာထိုးပါ၊ ဆေးထိုးသည့် ခလုတ်ကို လက်မနှင့်ဖိပြီး သုညယူနစ် ရောက်သည်အထိ ထိုးပြီး ဆယ်စက္ကန့်မျှအကြာတွင် အပ်ကို ဖယ်လိုက်ပါ၊ ဆေးထိုးထားသည့်နေရာကို လက်ဖြင့်ချေခြင်း၊ ဖိခြင်း မပြုလုပ်ရပါ
- အပြင်အပ်အဖုံးကို အပ်တွင်ပြန်တပ်ပြီး အင်ဆူလင်ပင်န်မှ အပ်ကို ပြန်လှည့်ပြီးဖြုတ်ပါ
- အင်ဆူလင်ပင်န်၏ အဖုံးကို ဖွင့်ပါ
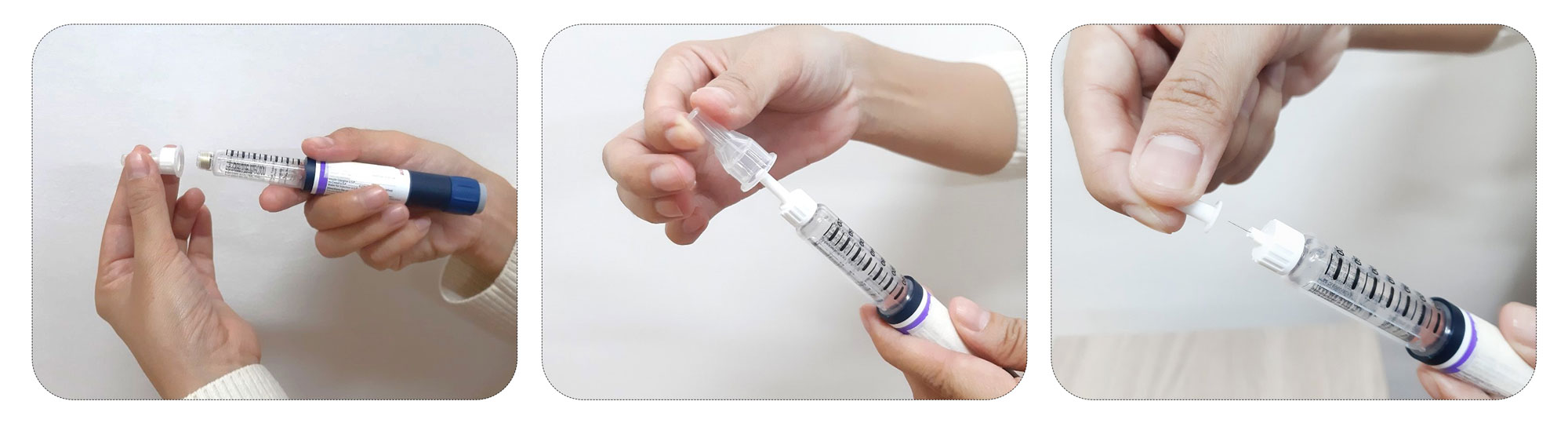
- အင်ဆူလင်ဆေးပုလင်းမှ စုပ်ယူ၍ ဆေးထိုးအပ်ဖြင့်ဆေးထိုးခြင်း
- အင်ဆူလင်ထိုးရန် အင်ဆူလင်ဆေးဗူး၊ ဆေးထိုးအပ်နှင့် အရက်ပြန်၊ ဂွမ်းတို့ကို စုဆောင်းပါ
- လက်ကိုဆပ်ပြာဖြင့် ဆေးကြောပါ
- ထိုးမည့် အင်ဆူလင်ပုလင်း အေးနေပါက အခန်းအပူချိန်ရရှိအောင် ဆေးပုလင်းကို လက်နှစ်ဖက်ဖြင့်အုပ်၍ လှိမ့်ပေးပါ
- ဆရာဝန်ညွှန်ကြားထားသော ဆေးပမာဏကို စုပ်ယူပါ
- ဆေးထိုးမည့်နေရာကို အရက်ပြန်နှင့်သုတ်၍ သန့်ရှင်းရေးလုပ်ပြီး ဆေးထိုးမည့်နေရာရှိ အရေပြားနှင့်အသားကို လက်မနှင့်လက်ညှိုးကြားတွင် တင်းအောင်ဆွဲ၍ ဆေးထိုးအပ်ကို (၉၀)ဒီဂရီ စောင်းကာ ဖြည်းဖြည်းချင်းထိုးပါ
- အသုံးပြုပြီးသော ဆေးထိုးအပ်ကို ချွန်ထက်သောအရာများစွန့်ပစ်သည့် အမှိုက်ပုံးထဲသို့ သေချာစွာထည့်ပါ
- ဆေးထိုးထားသည့်နေရာကို ချေခြင်း၊ ပွတ်ခြင်း မပြုရ
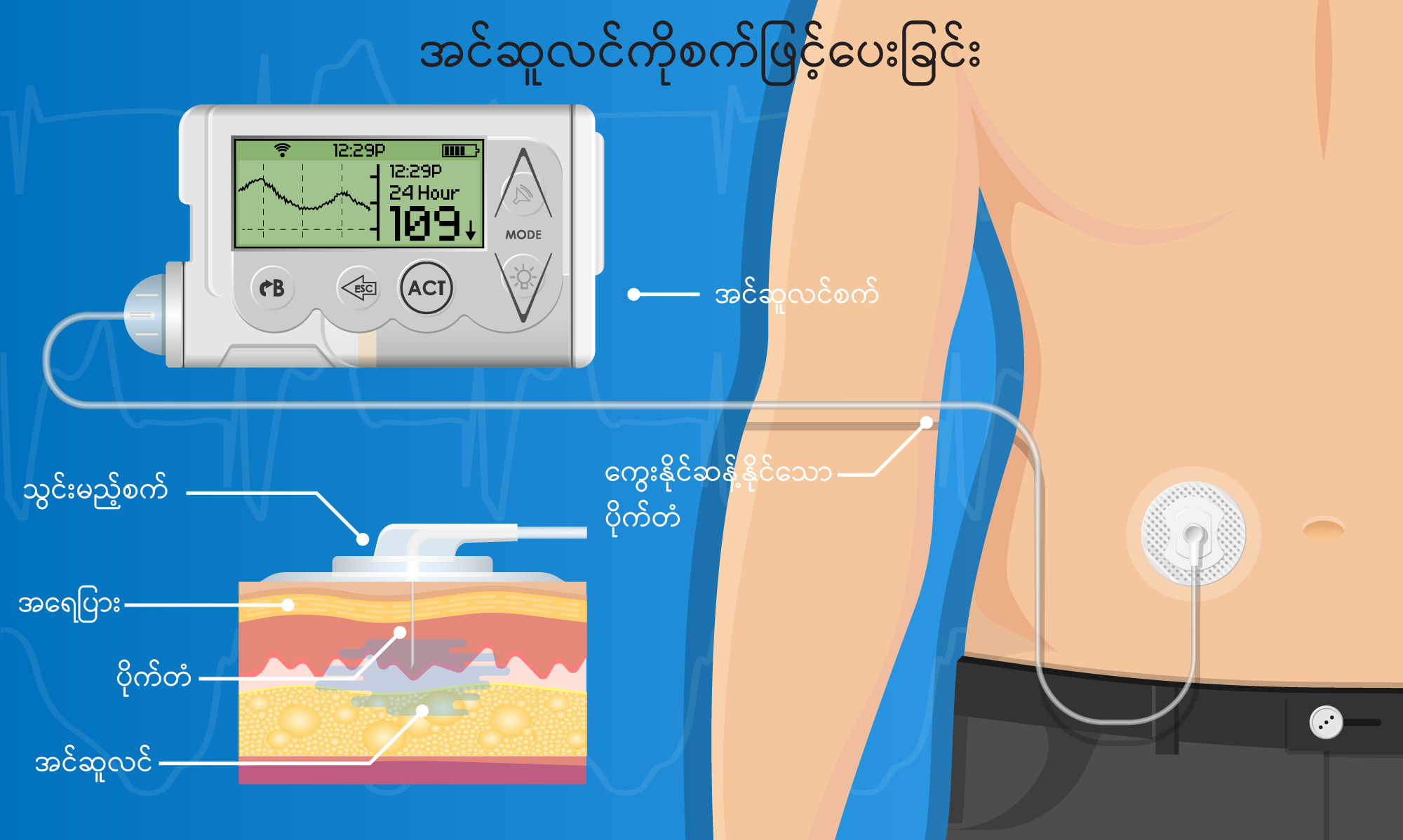
- အလိုအလျောက် အင်ဆူလင်ပေးစနစ်များ (Automated Insulin Delivery Systems)
အဆက်မပြတ် သွေးချိုတိုင်းတာသည့် ကိရိယာ (Continuous Glucose Monitor) နှင့် အင်ဆူလင်ပန့် (Insulin Pump) တို့ကို ဆက်သွယ်ထားသော အလိုအလျောက် အင်ဆူလင်ပေးစနစ် (Automated Insulin Delivery) ကို အသုံးပြုခြင်းဖြစ်သည်။ ခန္ဓာကိုယ်တွင် စက်ကလေးတစ်ခုတပ်ဆင်ပြီး အရေပြားအောက်မှတစ်ဆင့် အင်ဆူလင်ကို အလိုအလျောက်ထိုးပေးခြင်းဖြစ်သည်။။ဤစနစ်သည် လူနာ၏ သွေးတွင်းသကြားဓာတ်ပမာဏကို အချိန်နှင့်တပြေးညီ တိုင်းတာကာ လိုအပ်သော အင်ဆူလင်ပမာဏကို အလိုအလျောက် ထိုးပေးနိုင်သဖြင့် သကြားဓာတ်အလွန်အမင်း တက်ခြင်း သို့မဟုတ် ကျခြင်းကို လျှော့ချပေးနိုင်သည်။ ထိုနည်းလမ်းကို အင်ဆူလင်ကို တစ်နေ့လျှင် အကြိမ်များစွာထိုးရန် လိုအပ်သော ဆီးချိုသမားများတွင် အသုံးပြုကြသည်။
GLP-1 Receptor Agonists ထိုးဆေး အသုံးပြုပုံ
အထက်ဖော်ပြပါ အင်ဆူလင်ထိုးဆေး အသုံးပြုပုံနှင့် တူညီသည်။ အရေပြားအောက်အဆီလွှာကို ထိုးသွင်း၍ အသုံးပြုသည်။ ဆရာဝန်များမှ သတ်မှတ်ပေးထားသော ဆေးအမျိုးအစား၊ ပမာဏနှင့် ထိုးရမည့် အကြိမ်အရေအတွက်အတိုင်း ထိုးရမည်။
နောက်ဆက်တွဲဆိုးကျိုးများ
အင်ဆူလင်၏ ဘေးထွက်ဆိုးကျိုးများ
အင်ဆူလင်၏ အဓိကဘေးထွက်ဆိုးကျိုးမှာ သွေးတွင်းသကြားဓာတ်ကျခြင်း (Hypoglycemia) ဖြစ်သည်။ လိုအပ်သော အင်ဆူလင်ပမာဏထက် ပို၍အသုံးပြုမိသောအခါ သွေးတွင်းသကြားဓာတ် ကျခြင်းကိုဖြစ်စေသည်။
အခြားသော အင်ဆူလင်ကုထုံး၏ ဘေးထွက်ဆိုးကျိုးများ
- အင်ဆူလင်ထိုးဆေးကို အရေပြားမှ တုံ့ပြန်ခြင်း (skin reaction with injected insulin)
အင်ဆူလင်ထိုးဆေးကို အရေပြားအောက် အဆီလွှာနေရာ တစ်နေရာတည်းတွင် ထပ်ခါထပ်ခါ ထိုးခြင်းကြောင့် ထိုနေရာတွင် အဆီအလုံးများပေါ်လာပြီး ထိုအဆီများကြေဖျက်ကာ အရေပြားတွင် ချိုင့်ခွက်ပေါ်လာခြင်း (Lipodystrophy) ဖြစ်နိုင်သည်။ ထိုအခါ ထိုးလိုက်သောအင်ဆူလင်ကို စုပ်ယူမှု လျော့ကျစေသဖြင့် မကြာခဏ နေရာပြောင်းထိုးပေးရန် အရေးကြီးသည်။ - အင်ဆူလင်နှင့် ဓာတ်မတည့်ခြင်း
တချို့သောသူများတွင် အင်ဆူလင်နှင့်ဓာတ်မတည့်၍ ဆေးထိုးထားသောနေရာတွင် အရေပြား အရောင်ပြောင်းခြင်း၊ နာကျင်ခြင်း၊ ပူခြင်း၊ ယားယံခြင်း၊ ရောင်ရမ်းခြင်းများ ဖြစ်နိုင်သည်။ - အင်ဆူလင် ပဋိပစ္စည်း ထွက်လာခြင်း (Developing Insulin Antibodies)
အလွန်ရှားပါးသော ဘေးထွက်ဆိုးကျိုးတစ်မျိုးဖြစ်ပြီး အချို့သောသူများတွင် ထိုးလိုက်သော အင်ဆူလင်ကို ခန္ဓာကိုယ်က အသိအမှတ်မပြုဘဲ ပဋိပစ္စည်းများထုတ်လုပ်ကာ တိုက်ခိုက်ခြင်းဖြစ်သည်။
GLP-1 Receptor Agonists၏ ဘေးထွက်ဆိုးကျိုးများ
- ခေါင်းမူးခြင်း
- ပျို့အန်ခြင်း
- ဝမ်းလျှောခြင်း
- သွေးတွင်းသကြားဓာတ် ကျဆင်းခြင်းတို့ဖြစ်သည်။
သတိပြုသင့်သည့်အချက်များ
အင်ဆူလင်ထိုးဆေး သိမ်းဆည်းနည်း
- အင်ဆူလင်ပုလင်းများကို အေးသောနေရာတွင် သိမ်းဆည်းထားရန် လိုအပ်သည်၊ သို့သော် ရေခဲသော အခဲခန်းတွင် မသိမ်းဆည်းရပါ
- အင်ဆူလင်ကိုအသုံးမပြုမီ ပြင်ပအခန်းအပူချိန်တွင် ခဏတာထားပြီးမှသာ ထိုးရန်လိုအပ်သည်
- စတင်အသုံးပြုပြီးသော အင်ဆူလင်ပုလင်းကို ပြင်ပအခန်းအပူချိန်တွင် တစ်လတာထားနိုင်သည်၊ အပြင်တွင် တစ်လကြာပြီးနောက်တွင် စွန့်ပစ်ရန် လိုအပ်သည်
- အင်ဆူလင်ပုလင်းများသည် နေရောင်နှင့် ထိတွေ့ခြင်း၊ အလွန်ပူသော အပူချိန်နှင့် ထိတွေ့ခြင်းဖြစ်လျှင် အာနိသင်လျော့သောကြောင့် ရှောင်ရှားရန်လိုသည်
အင်ဆူလင်ထိုးဆေးကုထုံးတွင် သတိထားရမည့်အချက်များ
အင်ဆူလင်သည် အရောင်ပြောင်းနေခြင်း၊ အမှုန်အစက်အပြောက်များရှိနေခြင်း၊ အနည်များ ရှိနေခြင်း၊ ခဲနေခြင်းများ ဖြစ်နေပါက အသုံးမပြုရပါ။
GLP-1 Receptor Agonists ထိုးဆေးကို သိမ်းဆည်းနည်း
GLP-1 Receptor Agonists သိမ်းဆည်းနည်းသည် အထက်ဖော်ပြပါ အင်ဆူလင် သိမ်းဆည်းနည်းနှင့် တူညီသည်။
ပြောင်းလဲတိုးတက်မှုများ
- တစ်ပတ်တစ်ကြိမ် ထိုးရသော အင်ဆူလင် (Once-weekly Insulin)
ယခုအခါ တစ်ပတ်လျှင် တစ်ကြိမ်သာ ထိုးရန်လိုအပ်သည့်အင်ဆူလင်များကို တီထွင်လာပြီဖြစ်သည်။ ဤနည်းပညာသည် လူနာများအတွက် ဆေးထိုးရသည့် အကြိမ်ရေကို လျှော့ချပေးသဖြင့် ပိုမိုအဆင်ပြေစေပြီး ရေရှည်ကုသမှုခံယူရေးအတွက် အထောက်အကူပြုသည်။ - ပန်ကရိယ လှုံ့ဆော်ပေးသည့် မျိုးစုံပေါင်းစပ်ဆေးများ (Dual/Triple Agonists)
GLP-1 Receptor Agonist တစ်မျိုးတည်းအပြင် GIP (Glucose-dependent Insulinotropic Polypeptide) ကဲ့သို့သော ဟော်မုန်းများကိုပါ တစ်ပြိုင်တည်း တုံ့ပြန်လုပ်ဆောင်စေသည့် ဆေးဝါးများကို တီထွင်လာကြသည်။ ဤပေါင်းစပ်ဆေးများသည် သွေးတွင်းသကြားဓာတ်ကို ပိုမိုထိရောက်စွာ ထိန်းချုပ်နိုင်ပြီး ကိုယ်အလေးချိန်ကိုလည်း သိသာစွာကျစေသည်။ - အင်ဆူလင်နှင့် အခြားဆေးများ ပေါင်းစပ်ထားသော ထိုးဆေးပင်န် (Combination Injectable Pen)
အမျိုးအစား (၂) ဆီးချိုရောဂါ လူနာများအတွက် Insulin Degludec နှင့် Liraglutide ကဲ့သို့သော အင်ဆူလင်နှင့် GLP-1 Receptor Agonist တို့ကို တစ်ခုတည်းသော ထိုးဆေးပင်န်ထဲတွင် ပေါင်းစပ်ထည့်သွင်းလာကြသည်။ ၎င်းသည် လူနာများအား တစ်ကြိမ်တည်း ထိုးရုံဖြင့် ဆေးနှစ်မျိုး၏ အကျိုးကျေးဇူးကို ရရှိစေသည်။
ဆက်လက်ဖတ်ရှုရန်
- Diabetes Mellitus – Diagnosis – ဆီးချို၊ သွေးချိုရောဂါဟု သတ်မှတ်ခြင်း
- Diabetes Mellitus – Acute Emergencies – ဆီးချိုရောဂါ၏ အရေးပေါ်အခြေအနေများ
- Diabetes Mellitus – Long-term Complications – ဆီးချိုရောဂါ၏ နောက်ဆက်တွဲ နာတာရှည် ပြဿနာများ
- Diabetic Foot – ဆီးချိုကြောင့်ဖြစ်သည့် ခြေထောက်အနာများ
- Diabetes Mellitus – Oral Hypoglycemic Agents – ဆီးချိုရောဂါတွင်အသုံးပြုသည့် သောက်ဆေးများ
- Type 1 Diabetes in Children – အမျိုးအစား (၁) ဆီးချို (ကလေးဆီးချိုရောဂါ)
References:
- Mayo Clinic. (n.d.). Byetta and type 2 diabetes: Expert answers. Retrieved September 10, 2025, from https://www.mayoclinic.org/diseases-conditions/type-2-diabetes/expert-answers/byetta/faq-20057955
- Mayo Clinic. (n.d.). Diabetes treatment: Using insulin, medications and lifestyle approaches. Retrieved September 10, 2025, from https://www.mayoclinic.org/diseases-conditions/diabetes/in-depth/diabetes-treatment/art-20044084
- EatingWell. (n.d.). Elizabeth Ward. Retrieved September 10, 2025, from https://www.eatingwell.com/author/elizabeth-ward
- Cleveland Clinic. (n.d.). Insulin: What it is & how it works. Retrieved September 10, 2025, from https://my.clevelandclinic.org/health/body/22601-insulin
- American Diabetes Association Professional Practice Committee. (2024). 2. Diagnosis and classification of diabetes: Standards of care in diabetes—2024. Diabetes Care, 47(Suppl. 1), S20–S42. https://doi.org/10.2337/dc24-S002
- Nauck, M. A., Weinstock, R. S., Umpierrez, G. E., et al. (2022). Tirzepatide versus insulin glargine in type 2 diabetes and high cardiovascular risk. The Lancet, 399(10341), 2103–2115.
- Rosenstock, J., Bain, S. C., Cariou, R., et al. (2022). Once-weekly insulin icodec versus once-daily insulin glargine U100 in insulin-naïve patients with type 2 diabetes: A phase 2 randomised, open-label, treat-to-target trial. The Lancet, 399(10340), 2117–2128.
- Garg, S. K., Weinstock, R. S., Reda, D., et al. (2023). Fully automated insulin delivery in adult patients with type 1 diabetes: A randomized controlled trial. Diabetes Care, 46(5), 989–997.
Published: 30 August 2024
Last updated: 25 November 2025
Share
Category
Terms of use:
ဤအချက်အလက်များသည် ကျန်းမာရေးပညာပေးရည်ရွယ်ချက်ဖြင့်သာ ဖော်ပြထားခြင်းဖြစ်သောကြောင့် ဆရာဝန်နှင့် ကျန်းမာရေးဝန်ထမ်းများ၏ ရောဂါရှာဖွေခြင်း၊ ကုထုံး၊ နှစ်သိမ့်ပညာပေးဆွေးနွေးခြင်းများအား အစားထိုးရန် မသင့်ပါ။ မည်သည့်ဆေးဝါးကိုမဆို နားလည်တတ်ကျွမ်းသည့် ကျန်းမာရေးဝန်ထမ်းများ၏ ညွှန်ကြားချက်ဖြင့်သာ အသုံးပြုသင့်သည်။
သင်၏ကျန်းမာရေးပြဿနာများနှင့် ပတ်သက်၍ လိုအပ်ပါက သင့်မိသားစုဆရာဝန် သို့မဟုတ် တတ်ကျွမ်းသော ကျန်းမာရေးဝန်ထမ်းများ၏ အကြံဉာဏ်ကိုသာ ရယူသင့်ပါသည်။
Copyrights : All content appearing on “ကျန်းမာသုတ”which is owned and operated by CLL HEALTH, is protected by copyright and may not be reused or reproduced without explicit permission.