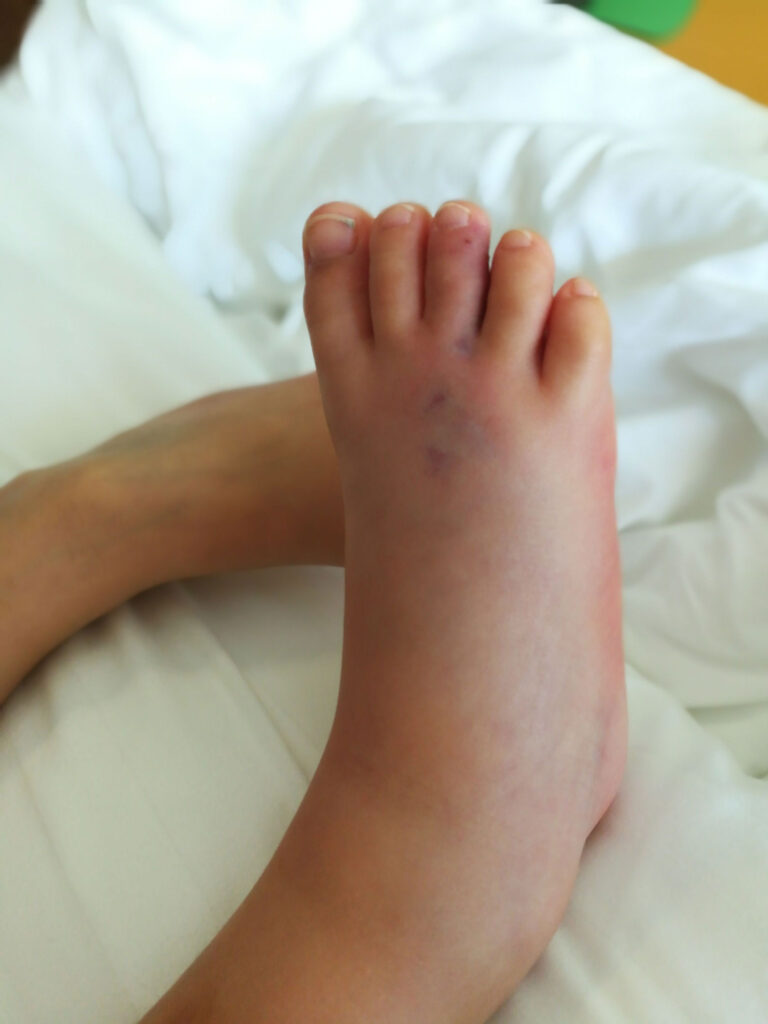
မြွေများတွင် အဆိပ်ရှိသောမြွေနှင့် အဆိပ်မရှိသောမြွေဟူ၍ နှစ်မျိုးရှိပြီး၊ အဆိပ်ရှိသောမြွေ အကိုက်ခံရလျှင် အကိုက်ခံရသော ဒဏ်ရာမှတစ်ဆင့် မြွေဆိပ်များ ခန္ဓာကိုယ်ထဲသို့ ထိုးသွင်းခံရကာ ထိုအဆိပ်ကြောင့် အသက်အန္တရာယ်ရှိနိုင်သည်။ အဆိပ်မရှိသော မြွေဖြစ်လျှင်လည်း အချို့သူများတွင် ရောဂါပိုးဝင်ခြင်း သို့မဟုတ် ဓာတ်မတည့်ခြင်းများ ဖြစ်ပေါ်နိုင်သည်။ မြွေ၏အမှတ်အသားများကို စစ်ဆေး၍ မြွေအမျိုးအစား ခွဲခြားနိုင်ရန် ခက်ခဲသောကြောင့် မြွေကိုက်ခံရလျှင် အဆိပ်ရှိသောမြွေဟုသာ သတ်မှတ်၍ ဆေးရုံအရေးပေါ်ဆေးကုဌာနတွင် အမြန်ဆုံး ဆေးကုသမှု ခံယူရန် လိုအပ်သည်။ အဆိပ်ရှိသော မြွေကိုက်ခံရလျှင် ကုသမှုနှောင့်နှေးပါက အသက်အန္တရာယ် ရှိနိုင်သောကြောင့်ဖြစ်သည်။
ဖြစ်ပေါ်ရသောအကြောင်းရင်းများ
ကမ္ဘာတစ်ဝှမ်းလုံးတွင် မြွေအမျိုးအစား ထောင်ပေါင်းများစွာရှိပြီး အဆိပ်ရှိသော မြွေအုပ်စုမှာ အဓိကအားဖြင့် နှစ်ခုရှိသည်။
အဆိပ်ရှိသော မြွေအုပ်စုမှာ အဓိကအားဖြင့် နှစ်ခုရှိသည်။
- မြွေဟောက်အုပ်စု
မြွေဟောက်အမျိုးအစား (၃၀၀) ခန့်ရှိပြီး၊ မြွေဟောက်၏အဆိပ်သည် အဓိကအားဖြင့် ဦးနှောက်နှင့် အာရုံကြောစနစ်ကို ထိခိုက်စေနိုင်သည်။ မြွေဟောက်အကိုက်ခံရလျှင် အသက်ရှူလုပ်ငန်းတွင် ပါဝင်သော ကြွက်သားများအားနည်းကာ အသက်ရှူခြင်းကို လျင်မြန်စွာထိခိုက်ပြီး အသက်အန္တရာယ်ရှိနိုင်သည်။ - မြွေပွေးအုပ်စု
မြွေပွေးအမျိုးအစား (၂၀၀) ကျော်ရှိပြီး၊ ရှည်လျားသော၊ အဆိပ်ရှိသော အစွယ်များကို အသုံးမပြုသည့် အချိန်များတွင် ပါးစပ်အတွင်း၌ သိမ်းထားသည်။ လူကိုကိုက်သောအချိန်တွင် အဆိပ်ရှိသော အစွယ်များကိုထုတ်၍ အဆိပ်များကို ထိုးသွင်းလိုက်သဖြင့် တစ်ရှူးများ ထိခိုက်ပျက်စီးခြင်း၊ ခန္ဓာကိုယ်သွေးခဲစနစ်ကို ထိခိုက်စေသောကြောင့် သွေးထွက်ခြင်း၊ သွေးလန့်ခြင်း (Shock) နှင့် ကျောက်ကပ်လုပ်ငန်းများ ထိခိုက်ပျက်စီးခြင်းတို့ ဖြစ်ပေါ်နိုင်သည်။ ခန္ဓာကိုယ်တွင်းဝင်ရောက်သည့် အဆိပ်ပမာဏပေါ် မူတည်၍ ခံစားရသော ရောဂါလက္ခဏာများ ကွာခြားနိုင်သည်။
မြွေကိုက်ခံရနိုင်ခြေများသူများမှာ
- အဆောက်အဦးပြင်ပတွင် အလုပ်လုပ်ရသူများ (အထူးသဖြင့် စိုက်ပျိုးမွေးမြူရေး လုပ်ကိုင်သူများ၊ ရေထဲတွင် အလုပ်လုပ်ရသူများ)
- ပူနွေးခြောက်သွေ့သောရာသီဥတုတွင် နေထိုင်ရသူများ
- မြွေနှင့် ထိတွေ့မှုရှိသူများ (မြွေအလမ္ပာယ်ဆရာများ၊ တိရစ္ဆာန်ရုံဝန်ထမ်းများ)
- ကျေးလက်ဒေသ၊ မြစ်ချောင်းများအနီးတွင် နေထိုင်သူများတို့ ဖြစ်ကြသည်။
ရောဂါလက္ခဏာများ
အကိုက်ခံရသော မြွေအမျိုးအစားပေါ်မူတည်၍ ရောဂါလက္ခဏာများ ကွဲပြားနိုင်သည်။
- အဆိပ်မရှိသော မြွေကိုက်ခံရလျှင်
- သာမန် ရောင်ရမ်းခြင်း၊ နာကျင်ခြင်း
- အရေပြား အရောင်ပြောင်းခြင်း (အနီရောင် သို့မဟုတ် ပုံမှန်အရေပြား အရောင်ထက် အရောင်ရင့်ခြင်း)
- အကိုက်ခံရသောနေရာတွင် သွေးထွက်ခြင်းတို့ ဖြစ်နိုင်သည်။
- အဆိပ်ရှိသော မြွေကိုက်ခံရလျှင်
- မြွေကိုက်ခံရသောနေရာ၌ အရေပြားတွင် အစွယ်ရာဖြစ်ခြင်း (Fang mark)
- မြွေကိုက်ခံရသောနေရာတွင် နာကျင်ခြင်း ၊ ပူလောင်ခြင်း၊ သွေးမတိတ်ခြင်း
- အရေပြား အရောင်ပြောင်းလဲခြင်း၊ ညိုမဲခြင်း
- ချွေးထွက်ခြင်း၊ တံတွေးထွက်များပြီး သွားရည်ကျခြင်း
- ပျို့အန်ခြင်း
- ခေါင်းကိုက်ခြင်း၊ ခေါင်းမူးခြင်း
- အမြင်အာရုံဝေဝါးခြင်း
- ပါးစပ်ထဲတွင် သတ္တုအရသာ ခံစားရခြင်းတို့ ဖြစ်ကြသည်။
နောက်ဆက်တွဲပြဿနာများ
နောက်ဆက်တွဲပြဿနာများသည် မြွေအမျိုးအစား၊ ကိုက်သောအချိန်နှင့်နေရာ၊ ရှေးဦးသူနာပြုစုခြင်း၊ မြွေဆိပ်ဖြေဆေး ထိရောက်စွာနှင့် လျှင်မြန်စွာထိုးနိုင်ခြင်း ရှိမရှိ စသည်တို့ပေါ်မူတည်သည်။
မြွေဟောက်အကိုက်ခံရလျှင်
- မျက်လုံးကြွက်သား အားနည်းခြင်း (External ophthalmoplegia)
- မျက်ခွံတွဲကျခြင်း (Ptosis)
- မျက်နှာ၊ မေးရိုး၊ လျှာ၊ လည်ပင်းနှင့် အစာရေမျိုပြွန်ရှိ ကြွက်သားများ အားနည်းခြင်း
- အသက်ရှူလုပ်ငန်းတွင် ပါဝင်သော ကြွက်သားများ အားနည်း၍ အသက်ရှူလုပ်ငန်းများ ထိခိုက်ပျက်စီးခြင်း (Respiratory failure) အစရှိသည်တို့ ဖြစ်ပေါ် နိုင်သည်။
မြွေပွေးအကိုက်ခံရလျှင်
- သွေးခဲစနစ်ကို ထိခိုက်သောကြောင့် ခန္ဓာကိုယ်နေရာအနှံ့အပြား သွေးထွက်ခြင်း
- သွေးမတိတ်ခြင်း
- ခန္ဓာကိုယ်ရှိ သွေးနှင့်အရည်များ ဆုံးရှုံးမှုများ၍ ရှော့ခ် (Shock) ရခြင်း
- သွေးပေါင်ချိန်ကျပြီး နှလုံးခုန်မြန်ခြင်း၊ နှလုံးကြွက်သားများ ထိခိုက်ခြင်း
- ကျောက်ကပ်လုပ်ငန်း ထိခိုက်ပျက်စီးခြင်းတို့ ခံစားရနိုင်သည်။
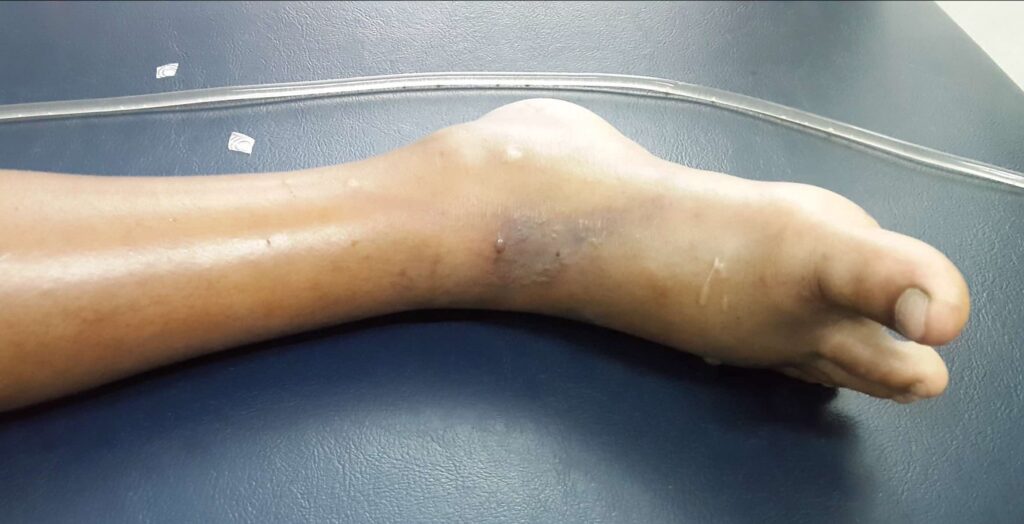
ထို့ပြင် အဆိပ်ရှိသော မည်သည့်မြွေမဆို ကိုက်ခံရလျှင် အောက်ဖော်ပြပါ နောက်ဆက်တွဲ ပြဿနာများ ဖြစ်ပေါ်လာနိုင်သည်။
- အနာသည် ရောင်ရမ်းနာကျင်ပြီး ပြည်များထွက်၍ ပိုးဝင်ခြင်း
- အရေပြားမည်းပြီး ပုပ်ခြင်း
- ပိုးဆိပ်တက်ခြင်း
- သွေးပေါင်ချိန်ကျပြီး ရှော့ခ်ရခြင်း
- အလွန်ရှားပါးသော်လည်း တစ်ခါတစ်ရံတွင် မြွေဆိပ်နှင့် ဓာတ်မတည့်ခြင်း
- မေးခိုင်ပိုးဝင်ခြင်း
- သေဆုံးခြင်းစသည်တို့ ဖြစ်လာနိုင်သည်။
ဆေးရုံ၊ ဆေးခန်းပြသရန်
မြွေကိုက်ခံရလျှင် အရေးပေါ်အခြေအနေ ဖြစ်သောကြောင့် ဆေးရုံအရေးပေါ်ဆေးကုဌာနသို့ အမြန်ဆုံးခေါ်ဆောင်၍ ကုသမှုခံယူရန် လွန်စွာအရေးကြီးသည်။
ရှေးဦးကုသခြင်း (First aid treatment)
ဆေးရုံအရေးပေါ်ဌာနသို့ မရောက်မီ မြွေကိုက်ခံရသူအား ပြုလုပ်ပေးရမည့် ရှေးဦးကုသခြင်းများမှာ အောက်ပါအတိုင်းဖြစ်သည်။
ပြုလုပ်ရမည့်အချက်များ
- စိတ်ကို တည်တည်ငြိမ်ငြိမ်ထား၍ အနီးအနားရှိ လူများကို မြွေကိုက်ခံရကြောင်း အသိပေးပြီး အကူအညီတောင်းပါ
- လူနာကို မြွေကိုက်ခံရသောနေရာမှ ဝေးသောနေရာသို့ ရွှေ့ပေးပါ
- မြွေကိုက်ခံရသောလူနာကို သက်သောင့်သက်သာရှိသည့် အနေအထားတွင် ထိုင်ခိုင်းပါ သို့မဟုတ် လဲလျောင်းပါ
- တင်းကြပ်သော အဝတ်အစားများ၊ မြွေကိုက်ခံရသောနေရာအနီးရှိ လက်ဝတ်ရတနာများ (ဥပမာ _ လက်စွပ်၊ နာရီ) တို့ကို ရောင်ရမ်းခြင်းမစတင်ခင် ချွတ်ထားပေးပါ၊ (အကယ်၍ မဖယ်ရှားထားပါက ရောင်ရမ်းခြင်းများ ဖြစ်ပေါ်လာလျှင် သွေးလည်ပတ်မှုကို ထိခိုက်ပြီး နောက်ဆက်တွဲပြဿနာများ ဖြစ်ပေါ်လာနိုင်သည်)
- မြွေကိုက်ခံရသည့်ဒဏ်ရာကို သန့်ရှင်းသောအဝတ်ဖြင့် ခပ်ဖွဖွသုတ်ပါ (ဒဏ်ရာကို အားဖြင့် ဖိပွတ်ခြင်း မပြုရ)
- ဒဏ်ရာကို ရေ၊ ဆပ်ပြာတို့ဖြင့် ဆေးကြောပါ
- အကိုက်ခံရသောနေရာကို သန့်ရှင်းခြောက်သွေ့သော အဝတ်ဖြင့် အုပ်ထားပါ
- မြွေကိုက်ခံရသည့် အစိတ်အပိုင်းကို လှုပ်ရှားမှုမရှိစေရန် ပစ္စည်းအမာခံ၍ အဝတ် သို့မဟုတ် ကြိုးဖြင့် ချည်ထားပါ (တင်းကြပ်မှု မရှိစေရပါ)၊ လှုပ်ရှားမှုကြောင့် မြွေဆိပ်များ သွေးကြောတစ်လျှောက် ပျံ့နှံ့စီးဆင်းနိုင်ခြေကို လျှော့ချရန်ဖြစ်သည်
- မြွေကိုက်ခံရသော အချိန်ကို မှတ်သားထားပါ
- ကိုက်လိုက်သောမြွေ၏ အရောင်၊ အရွယ်အစားနှင့် ပုံသဏ္ဌာန်တို့ကို မှတ်သားခြင်း သို့မဟုတ် ဖြစ်နိုင်လျှင် ကိုက်သည့်မြွေကို စိတ်ချရသည့် အကွာအဝေးအနေအထားမှ ဓာတ်ပုံရိုက်ထားပါ၊ ကိုက်သည့် မြွေအမျိုးအစားကို သိခြင်းသည် မှန်ကန်တိကျသော မြွေဆိပ်ဖြေဆေးကို အချိန်မီထိုးနိုင်ရန် များစွာအထောက်အကူပြုသည်
- လူနာကို နီးစပ်ရာဆေးရုံ၊ ဆေးခန်းသို့ အမြန်ဆုံးပို့ဆောင်ပါ
မပြုလုပ်ရမည့်အချက်များ (ရှောင်ကြဉ်ရမည့်အချက်များ)
- မြွေအရှင် သို့မဟုတ် အရှင်ကို ဖမ်းခြင်း သို့မဟုတ် ကိုင်တွယ်ခြင်း
- လူနာကို ဆေးရုံသို့ ချက်ချင်းမပို့ဘဲ ရောဂါလက္ခဏာများ ပေါ်လာသည်အထိ စောင့်ကြည့်ခြင်း
- ကြိုးဖြင့် တင်းကြပ်အောင် ချည်ခြင်း
- ဒဏ်ရာကို ဓားဖြင့် မွှန်းခြင်း၊ ဖြတ်ခြင်း
- အဆိပ်များကို စုပ်ထုတ်ခြင်း
- ဒဏ်ရာကို ရေခဲ သို့မဟုတ် ရေထဲတွင် စိမ်ခြင်း
- မသန့်ရှင်းသောအရာများဖြင့် ဆေးကြောခြင်း၊ သုတ်လူးခြင်း
- နာကျင်ခြင်းကို သက်သာစေရန် အရက် သို့မဟုတ် ကဖိန်း သောက်ခြင်း (မြွေဆိပ်၏ အာနိသင်ကို ပိုမိုဆိုးရွားစေနိုင်သည်)
- အကိုက်အခဲပျောက်ဆေးများသောက်ခြင်း (ဥပမာ _ Aspirin, Ibuprofen, Naproxen) တို့ဖြစ်ကြသည်။
ကုသခြင်း
အဆိပ်ရှိသော မြွေကိုက်ခံရလျှင် အရေးအကြီးဆုံးနှင့် အထိရောက်ဆုံး ကုသမှုမှာ မြွေဆိပ်ဖြေဆေး အမြန်ဆုံးထိုးပေးခြင်းဖြစ်သည်။ မြွေ၏ အရွယ်အစား၊ အရောင်နှင့် ပုံသဏ္ဌာန်ကို သိခြင်း သို့မဟုတ် လက္ခဏာများအရ မှန်းဆခြင်းဖြင့် အသင့်တော်ဆုံးသော မြွေဆိပ်ဖြေဆေးကို ရွေးချယ်အသုံးပြုနိုင်သည်။ မြွေဆိပ်ဖြေဆေးများတွင် မြွေအမျိုးအစား တစ်မျိုးတည်းအတွက် သီးသန့်ထုတ်ထားသော မြွေဆိပ်ဖြေဆေး (Monospecific antivenoms) ရှိသကဲ့သို့ နေရာဒေသအလိုက် ဖြစ်ပွါးလေ့ရှိသော မြွေအမျိုးအစား များစွာအတွက် စုပေါင်းထုတ်လုပ်ထားသည့် မြွေဆိပ်ဖြေဆေး (Polyspecific antivenoms) များလည်းရှိသည်။ မြွေဆိပ်ဖြေဆေးသည် သွေးတွင်းရှိ မြွေဆိပ်ကို ချေဖျက်လျော့နည်းစေသည့် ပဋိပစ္စည်းတစ်မျိုးဖြစ်သည်။
ယနေ့ခေတ်တွင် ဆေးပညာ တိုးတက်လာသည်နှင့်အမျှ ပို၍များပြားသော မြွေအမျိုးအစားများ၏ အဆိပ်အားလုံးကို တစ်ပြိုင်နက် ချေဖျက်နိုင်သည့် အဆင့်မြင့်မြွေဆိပ်ဖြေဆေးများ (Polyvalent antivenoms) ကို ထုတ်လုပ်လာနိုင်ပြီဖြစ်သည်။ ထို့ပြင် မြွေကိုက်ခံရပြီးနောက် ဆေးရုံသို့မရောက်မီ အချိန်အတွင်း မြွေဆိပ်၏ အာနိသင်ကို နှေးကွေးသွားစေရန် နှာခေါင်းတွင်း ဖျန်းနိုင်သော ဆေးဝါးများနှင့် သောက်ဆေးပုံစံ မြွေဆိပ်ဖြေဆေးများကိုလည်း ပညာရှင်များက ဆက်လက်၍ သုတေသနပြု စမ်းသပ်လျက်ရှိသည်။
မြွေဆိပ်ဖြေဆေးတွင် ဘေးထွက်ဆိုးကျိုးများ၊ ဓာတ်မတည့်ခြင်းများ ရှိနိုင်သောကြောင့် ဆေးရုံ၌ စနစ်တကျ စောင့်ကြည့်ကုသမှု ခံယူရန် လိုအပ်သည်။ အောက်ပါဘေးထွက်ဆိုးကျိုးများသည် မြွေဆိပ်ဖြေဆေး ထိုးပြီးနောက် (၄)ရက် မှ (၁၀)ရက်အတွင်း ဖြစ်ပေါ်လာနိုင်သည်။
- အနီကွက်များ ထွက်ခြင်း
- ယားယံခြင်း
- အဆစ်များ နာကျင်ခြင်း
- ဖျားခြင်း
- ပြန်ရည်ကျိတ်များ ရောင်ရမ်းခြင်း
ထို့အပြင် မြွေဆိပ်ကြောင့် ဖြစ်ပေါ်နိုင်သည့် နောက်ဆက်တွဲဝေဒနာများအတွက် အောက်ပါအတိုင်း ဆက်လက် ကုသမှု ခံယူရနိုင်သည်။
- ရှော့ခ် (Shock) ဖြစ်ခြင်းအတွက် ကုသခြင်း – ဆားရည်သွင်းခြင်း၊ သွေးသွင်းခြင်း သို့မဟုတ် သွေးခဲစေသည့် ဓာတ်ပစ္စည်းများသွင်းခြင်း
- နာကျင်မှု သက်သာစေရန် ဆေးပေးခြင်း
- မြွေကိုက်ဒဏ်ရာအား သန့်စင်ခြင်းနှင့် ပဋိဇီဝ ပိုးသတ်ဆေး ပေးခြင်း
- ကျောက်ကပ်ပျက်စီးခြင်းအား ကုသမှုပေးခြင်း [ဥပမာ _ ကျောက်ကပ်ဆေးခြင်း (Dialysis)]
- အသက်ရှူလုပ်ငန်းစနစ် ပျက်စီးခြင်းအား ကုသခြင်း (ဥပမာ _ အသက်ရှူစက် တပ်ဆင်ခြင်း) စသည့်ကုသမှုများအပြင်
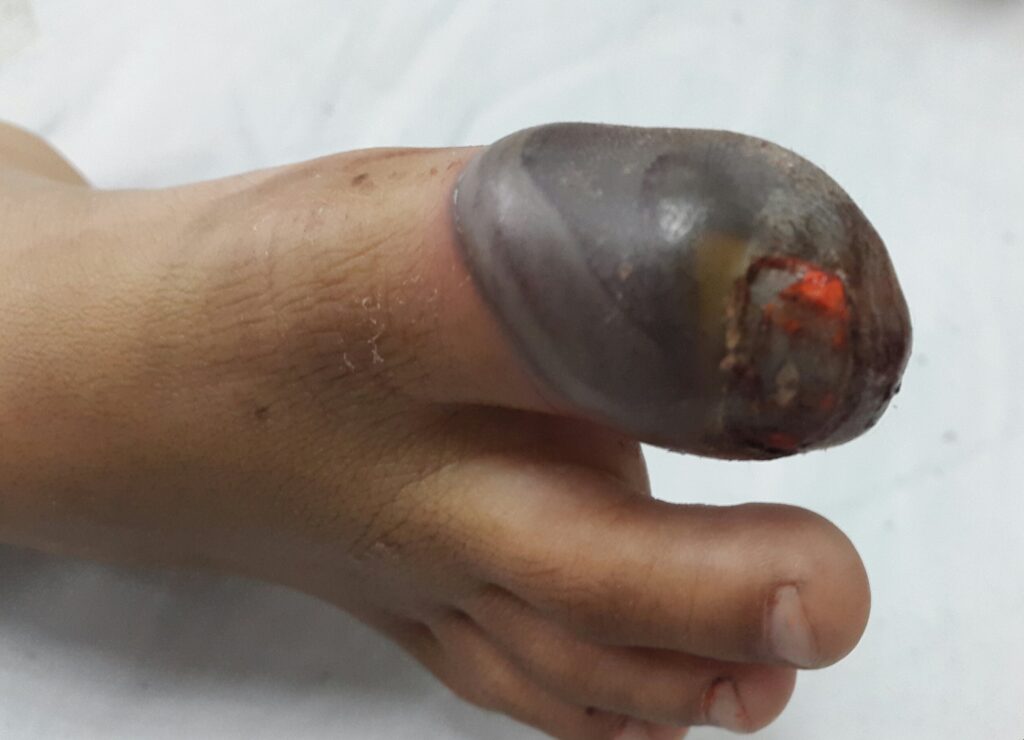
- တစ်ရှူးများ ပုပ်ခြင်း (Necrosis) ကို ကာကွယ်ရန်နှင့် ဒဏ်ရာ အနာကျက်မြန်စေရန်အတွက် ဖိအားမြင့်အောက်ဆီဂျင် ကုထုံး (Hyperbaric Oxygen Therapy) ကဲ့သို့သော အဆင့်မြင့် နည်းလမ်းများကိုလည်း လိုအပ်ပါက အသုံးပြုနိုင်သည်။
ကာကွယ်ခြင်း
မြွေပေါများသော အရပ်ဒေသတွင် နေထိုင်သူများ၊ အလုပ်လုပ်ကိုင်သူများအတွက် မြွေကိုက်ခံရခြင်းမှ ကာကွယ်နိုင်ရန် အောက်ဖော်ပြပါအချက်များကို လိုက်နာရန် လိုအပ်သည်။
- အလုပ်လုပ်ကိုင်ခြင်း၊ သွားလာခြင်းများတွင် မြွေခိုအောင်းနိုင်သော လယ်ကွင်း၊ မြက်တော၊ ခြုံတော၊ သစ်ပုံ၊ ရေအိုင်၊ မြေတွင်း၊ ကျောက်တုံးများကို သတိပြုရှောင်ရှားပါ၊ လက်ကိုင်တုတ်၊ တောင်ဝှေးတို့ကို အသုံးပြု၍ ခြောက်လှန့်ပါ
- မြွေအန္တရာယ်ရှိနိုင်သည့်နေရာတွင် လည်ရှည်ဖိနပ်၊ ဘောင်းဘီရှည်အထူ ဝတ်ဆင်ပါ၊ ဥယျာဉ်စိုက်ပျိုးခြင်း၊ ထင်းစုဆောင်းခြင်း၊ သန့်ရှင်းရေးပြုလုပ်ခြင်းများတွင် လက်အိတ်အထူ ဝတ်ဆင်ပါ
- ပတ်ဝန်းကျင်ကို သတိထားပြီး မြွေရှိနိုင်သောနေရာအနီးတွင် ထိုင်ခြင်း၊ လဲလျောင်းခြင်း မပြုလုပ်ရပါ
- မြွေပေါများသည့်အရပ်တွင် နေအိမ်အတွင်းသို့ မြွေဝင်ရောက်နိုင်သည့် အပေါက်များကို ပိတ်ဆို့ပါ၊ မြွေခိုအောင်းနိုင်သော အိုး၊ ခွက်၊ သေတ္တာများကို ဖုံးအုပ်ထားပါ၊ နေအိမ်တွင်း အလင်းရောင် ကောင်းစွာရရှိရန် စီစဉ်ပါ၊ မြွေ၏ အစားအစာဖြစ်သော ကြွက်၊ ကြက်၊ ငှက်စသည့် သတ္တဝါများအား အိမ်အတွင်းမရှိစေရန် စီစဉ်ပါ
- မြွေကိုတွေ့ရှိပါက ဖမ်းခြင်း၊ ကိုင်တွယ်ခြင်း၊ သတ်ရန်ကြိုးစားခြင်းမပြုလုပ်ရ၊ မြွေနှင့်ဝေးရာသို့ ရှောင်ရှားခြင်း သို့မဟုတ် မြွေအား ထွက်ခွာသွားစေရန် စီမံခြင်းပြုလုပ်ပါ
- မြွေအန္တရာယ်များသည့် ဒေသရှိ ဒေသခံများသည် မြွေကိုက်ခံရလျှင် ပြုလုပ်ရမည့် ရှေးဦးပြုစုနည်းများ၊ ဆေးဝါးကိရိယာများ ကြိုတင်ပြင်ဆင်ပါ။
- မြွေရှိနိုင်ခြေ ခန့်မှန်းသည့် စနစ် (Snake Bite Risk Mapping)
ယခုအခါ ဂြိုဟ်တုမှတစ်ဆင့် ရာသီဥတုနှင့် မြေမျက်နှာသွင်ပြင်ကို ဆန်းစစ်ပြီး မည်သည့်ဒေသတွင် မည်သည့်အချိန်၌ မြွေအန္တရာယ် ပိုများနိုင်သည်ကို ခန့်မှန်းပေးသော မြေပုံများကို အသုံးပြုလာကြသည်။ ၎င်းသည် စိုက်ပျိုးရေး လုပ်ကိုင်သူများအတွက် ကြိုတင်သတိပြုနိုင်ရန် များစွာအထောက်အကူပြုသည်
References:
- Centers for Disease Control and Prevention. (n.d.). Venomous snakes. Retrieved December 23, 2025, from https://www.cdc.gov/niosh/outdoor-workers/about/venomous-snakes.html
- Cleveland Clinic. (n.d.). Snake bites. Retrieved December 23, 2025, from https://my.clevelandclinic.org/health/diseases/15647-snake-bites
- Williams, D. J., Faure, V. G., Isbister, G. K., Aziz, A. D., Abo, M. E., Aguiyi, J. C., et al. (2019). Strategy for a regional network of snakebite centers in sub-Saharan Africa. PLoS Neglected Tropical Diseases, 13(9), e0007662. Retrieved December 23, 2025, from https://journals.plos.org/plosntds/article?id=10.1371/journal.pntd.0007059
- Knudsen, C., Ledsgaard, L., Dehli, R. I., Ahmadi, S., Sørensen, G. D., & Laustsen, A. H. (2019). Engineering next-generation snakebite antivenoms. Toxicon, 167, 46–58. Retrieved December 23, 2025, from https://pubmed.ncbi.nlm.nih.gov/31173790/
- Bickler, P. E. (2020). Amplifying antivenom: Can small molecule drugs and nasal sprays improve outcomes for snakebite? Journal of Clinical Investigation, 130(10), 5044–5046. Retrieved December 23, 2025, from https://pmc.ncbi.nlm.nih.gov/articles/PMC7738508/
- Silva, A., Johnston, C., Kneubehl, A., Currier, R. B., Lalloo, D. G., Casewell, N. R., et al. (2022). Laboratory diagnostics for snakebite envenoming: A review of current methods and future prospects. Toxins, 14(11), 751. Retrieved December 23, 2025, from https://pmc.ncbi.nlm.nih.gov/articles/PMC8113877/
- World Health Organization. (2016). Guidelines for the management of snakebites (2nd ed.). WHO Regional Office for South-East Asia. Retrieved December 23, 2025, from https://www.who.int/publications/i/item/9789290225300
- Longbottom, J., Shearer, F. M., Devine, M., Abad-Franch, F., Hay, S. I., Sinka, M. E., et al. (2018). Vulnerability to snakebite envenoming: A global mapping of hotspots. The Lancet, 392(10148), 673–684. Retrieved December 23, 2025, from https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(18)31224-8/fulltext
- Waili, N., Butler, G. J., Anees, J., Abdullah, M. S., Finkelstein, M., Merrow, M., et al. (2012). Hyperbaric oxygen therapy in the treatment of soft tissue necrosis and osteomyelitis caused by snakebite. Medical Science Monitor, 18(6), CS51–CS56. Retrieved December 23, 2025, from https://www.researchgate.net/publication/287805407_A_Multidisciplinary_Approach_with_Hyperbaric_Oxygen_Therapy_Improve_Outcome_in_Snake_Bite_Injuries
Published: 27 December 2024
Last updated: 10 January 2026
Share
Category
Terms of use:
ဤအချက်အလက်များသည် ကျန်းမာရေးပညာပေးရည်ရွယ်ချက်ဖြင့်သာ ဖော်ပြထားခြင်းဖြစ်သောကြောင့် ဆရာဝန်နှင့် ကျန်းမာရေးဝန်ထမ်းများ၏ ရောဂါရှာဖွေခြင်း၊ ကုထုံး၊ နှစ်သိမ့်ပညာပေးဆွေးနွေးခြင်းများအား အစားထိုးရန် မသင့်ပါ။ မည်သည့်ဆေးဝါးကိုမဆို နားလည်တတ်ကျွမ်းသည့် ကျန်းမာရေးဝန်ထမ်းများ၏ ညွှန်ကြားချက်ဖြင့်သာ အသုံးပြုသင့်သည်။
သင်၏ကျန်းမာရေးပြဿနာများနှင့် ပတ်သက်၍ လိုအပ်ပါက သင့်မိသားစုဆရာဝန် သို့မဟုတ် တတ်ကျွမ်းသော ကျန်းမာရေးဝန်ထမ်းများ၏ အကြံဉာဏ်ကိုသာ ရယူသင့်ပါသည်။
Copyrights : All content appearing on “ကျန်းမာသုတ”which is owned and operated by CLL HEALTH, is protected by copyright and may not be reused or reproduced without explicit permission.
