သန္ဓေသားကြီးထွားစဉ်ကာလအတွင်း အစာခြေစနစ်တွင်ပါဝင်သော အင်္ဂါအစိတ်အပိုင်းများသည် ဝမ်းခေါင်း၏အပြင်ဘက် ချက်ကြိုးတစ်လျှောက်အတွင်း၌ စတင်ကြီးထွားလာသည်။ သန္ဓေသားကြီးထွားမှု ဆက်လက်ဖြစ်ပေါ်လာသည်နှင့်အမျှ ဝမ်းဗိုက်ကြွက်သားများဖွံ့ဖြိုးလာပြီး ထိုအင်္ဂါအစိတ်အပိုင်းများသည်လည်း ဝမ်းခေါင်းအတွင်းသို့ တဖြည်းဖြည်း ပြန်လည်ရွေ့လျားဝင်ရောက်ကာ ဝမ်းဗိုက်ကြွက်သားနံရံသည်လည်း ပိတ်သွားသည်။
ဝမ်းဗိုက်ကြွက်သားများ ကောင်းစွာမဖွံ့ဖြိုးပါက ဝမ်းခေါင်းကို ကာရံထားသော ကြွက်သားများ အားနည်းခြင်း သို့မဟုတ် အပေါက်များဖြစ်ပေါ်ခြင်း စသည့်မွေးရာပါအခြေအနေများ ဖြစ်ပေါ်လာသည်။ ထိုနေရာများမှတစ်ဆင့် ဝမ်းဗိုက်အတွင်းရှိ အူနှင့် အခြားအင်္ဂါအစိတ်အပိုင်းများ ခန္ဓာကိုယ်ပြင်ပသို့ ကျွံထွက်လာသည်။
အဓိကတွေ့ရသော မွေးရာပါအခြေအနေနှစ်ခုမှာ
- ဝမ်းဗိုက်အတွင်းမှ အူနှင့် ကိုယ်တွင်းအင်္ဂါများ ချက်တည့်တည့်မှတစ်ဆင့် အမြှေးပါးအကာဖြင့် အပြင်သို့ထွက်နေခြင်း (Omphalocele) နှင့်
- ဝမ်းဗိုက်အတွင်းမှ အူနှင့် တစ်ခါတစ်ရံ အစာအိမ်တို့ ချက်ဘေးရှိ ဝမ်းဗိုက်ကြွက်သားနေရာမှ အမြှေးပါးအကာမပါဘဲ ကျွံ၍ထွက်နေခြင်း (Gastroschisis) တို့ဖြစ်သည်။
ဖြစ်ပေါ်ရသောအကြောင်းရင်းများ
သန္ဓေသားဖွံဖြိုးဆဲကာလတွင် သန္ဓေသား၏ ဝမ်းဗိုက်ကြွက်သားနံရံဖွံ့ဖြိုးမှု ချို့ယွင်းချက်ကြောင့် ဖြစ်ပေါ်လာခြင်းဖြစ်ပြီး ဖြစ်စေသည့် အကြောင်းရင်းများကို အတိအကျမသိပါ။ အမျိုးအစားနှစ်မျိုးရှိသည်။
Omphalocele
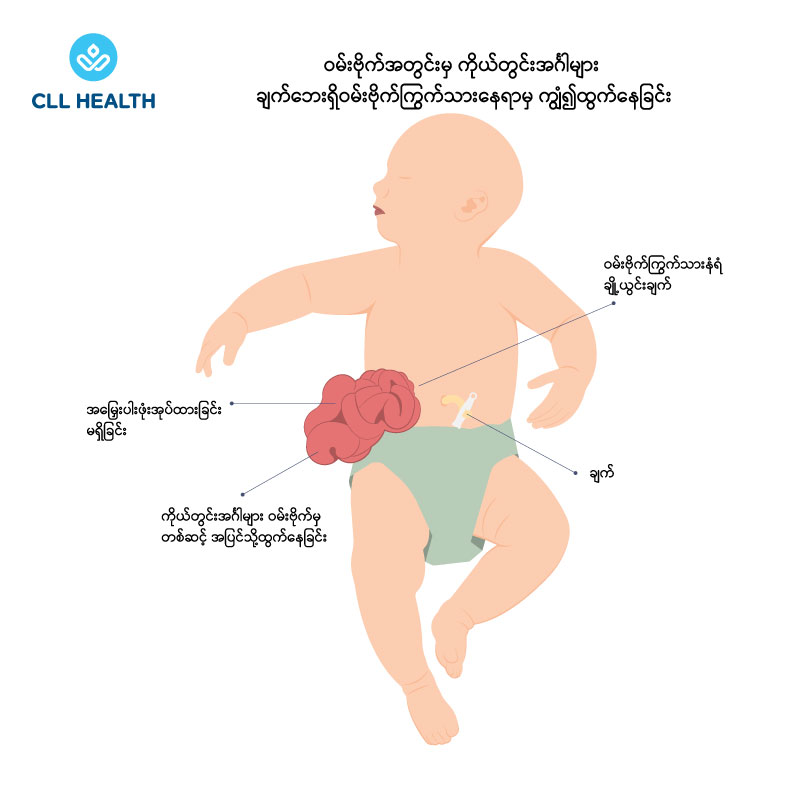
Omphalocele သည် ဝမ်းဗိုက်နံရံ၏အလယ်ရှိ ချက်နေရာတွင် ပုံမှန်မဟုတ်သော အပေါက်ဖြစ်နေခြင်းဖြစ်သည်။ အပေါ်ယံအရေပြား၊ ကြွက်သားများနှင့် တွယ်ဆက်တစ်ရှူးများပါဝင်ခြင်းမရှိပါ။ အူများနှင့် အချို့ကိုယ်တွင်းအင်္ဂါများသည် ထိုအပေါက်မှတစ်ဆင့် အပြင်သို့ထွက်နေပြီး အပေါ်မှ ပါးလွှာသောအမြှေးပါးအကာဖြင့် ကာကွယ်ဖုံးအုပ်ထားသည်။ ချက်ကြိုးသည် Omphalocele ၏အလယ်တွင် တည်ရှိသည်။
Omphalocele သည် အခြားသောမွေးရာပါချို့ယွင်းချက်များ (ဥပမာ _ နှလုံးချို့ယွင်းချက်များ၊ ကျောက်ကပ်ချို့ယွင်းချက်များ) နှင့် အချို့သောမျိုးဗီဇရောဂါများ (ဥပမာ _ ဒေါင်းဆင်ဒရုန်း (Down Syndrome) တို့နှင့် ဆက်စပ်မှုရှိသည်ကို တွေ့ရသည်။

Gastroschisis
ဝမ်းဗိုက်နံရံကြွက်သားနေရာတွင် ပုံမှန်မဟုတ်သော အပေါက်ဖြစ်နေခြင်းဖြစ်သည်။ အပေါက်သည် ချက်တည့်တည့်တွင်မဟုတ်ဘဲ ချက်၏ဘေးတွင်ရှိနေတတ်ပြီး အများအားဖြင့် ညာဘက်တွင်ရှိသည်။ Gastroschisis တွင် အူများနှင့် ကိုယ်တွင်းအင်္ဂါများသည် ထိုအပေါက်မှတစ်ဆင့် အပြင်သို့ထွက်နေပြီး အပေါ်မှ ပါးလွှာသောအမြှေးပါးအကာဖြင့် ကာကွယ်ထားခြင်းမရှိပါ။ သန္ဓေသားဘဝကတည်းက ကိုယ်တွင်းအင်္ဂါများသည် အမြှေးပါးအကာဖြင့် ဖုံးအုပ်ထားခြင်းမရှိသောကြောင့် ရေမြွှာရည်များနှင့် ထိတွေ့မိပြီး ရောင်ရမ်းခြင်းများကို ဖြစ်စေသည်။ ထိုမှတစ်ဆင့် နောက်ဆက်တွဲပြဿနာများဖြစ်သော အစာခြေစနစ်၏ လှုပ်ရှားမှုများတွင် ပြဿနာများဖြစ်ခြင်း၊ အမာရွတ်များဖြစ်ပေါ်ခြင်းနှင့် အူပိတ်ခြင်းများကိုပါ ဖြစ်စေသည်။
ဖြစ်နိုင်ခြေများသောအခြေအနေများ
- ကိုယ်ဝန်ဆောင်မိခင်သည် အသက် (၃၅) နှစ်အထက်ဖြစ်ခြင်း (Omphalocele)
- ကိုယ်ဝန်ဆောင်မိခင်သည် အသက် (၂၀) နှစ်အောက်ဖြစ်ခြင်း (Gastroschisis)
- ကိုယ်ဝန်ဆောင်ကာလအတွင်း အရက်သောက်သုံးခြင်း
- ကိုယ်ဝန်ဆောင်ကာလအတွင်း ဆေးလိပ်သောက်သုံးခြင်း
- ကိုယ်ဝန်ဆောင်ကာလအတွင်း အချို့သောဆေးများ သောက်သုံးခြင်း [ဥပမာ – SSRI (စိတ်ကျရောဂါ အတွက်သောက်သော ဆေး)]
- ကိုယ်ဝန်ဆောင်မိခင် အာဟာရချို့တဲ့ခြင်း
- တချို့သော အဆိပ်များ၊ ဓာတုပစ္စည်းများနှင့် ထိတွေ့မိခြင်း (ဥပမာ _ ပေါင်းသတ်ဆေးများ)
- မျိုးရိုးလိုက်ခြင်း
- ကိုယ်ဝန်ဆောင်မိခင်တွင် တချို့သော ရောဂါများရှိနေခြင်း (ဥပမာ _ အဝလွန်ခြင်း၊ ဆီးချိုရောဂါ၊ သွေးတိုးရောဂါ)
ရောဂါလက္ခဏာများ
ကိုယ်ဝန်ဆောင်ကာလအတွင်း မိခင်တွင် မည်သည့်ထူးထူးခြားခြားလက္ခဏာမှ ခံစားရလေ့မရှိပါ။ ကိုယ်ဝန်ဆောင်ချိန် စစ်ဆေးသော အာထရာဆောင်းတွင် ကြိုတင်တွေ့ရှိနိုင်သည်။ ကိုယ်ဝန်စောင့်ရှောက်မှု မယူထားသော မိခင်များတွင်မူ ကလေးမွေးဖွားလာသည်နှင့် မျက်မြင်တွေ့ရနိုင်သော အခြေအနေများဖြစ်သည်။ တွေ့နိုင်သောလက္ခဏာအချို့မှာ _
- အစာအိမ်၊ အူမကြီးနှင့် အူသိမ်များသည် ကလေး/သန္ဓေသား၏ ခန္ဓာကိုယ်ပြင်ပတွင် ရောက်နေခြင်း
- အူများဖောင်းနေခြင်း
- အူများလိမ်နေခြင်း
- မွေးလာသည့်ကလေးတွင် ရေဓာတ်ခန်းခြောက်သည့် လက္ခဏာများရှိနေခြင်းနှင့်
- ကလေး၏ ခန္ဓာကိုယ်အပူချိန် ကျဆင်းနေခြင်း စသည်တို့တွေ့နိုင်သည်။
နောက်ဆက်တွဲပြဿနာများ
- Gastroschisis – အမြှေးပါးအကာ ဖုံးအုပ်ထားခြင်းမရှိသောကြောင့် နောက်ဆက်တွဲပြဿနာများ ပိုများသည်။
- ပေါင်မပြည့် လမစေ့ဘဲမွေးဖွားခြင်း
- မွေးပြီးနောက် အသက်ရှူရခက်ခဲခြင်း
- အူလမ်းကြောင်းပိတ်ခြင်း (Intestinal atresia)
- အူလမ်းကြောင်းပေါက်ခြင်း (Intestinal perforation)
- အူပုပ်ခြင်း
- ရောဂါပိုးဝင်ပြီး ပိုးဆိပ်ပျံ့ခြင်း (Sepsis and Septicemia) စသည်တို့ဖြစ်နိုင်သည်။
- Omphalocele
- မွေးဖွားသည့်အချိန်တွင် အပေါ်တွင် အုပ်ထားသော အမြှေးပါးအကာ ပေါက်သွားခြင်း
- အသည်းကိုထိခိုက်မိနိုင်ခြင်း
- အဆုတ်ဖွံ့ဖြိုးမှုပါ တွဲ၍ထိခိုက်ပါက အခြေအနေပေါ်မူတည်၍ အသက်ရှူစက်အသုံးပြုရန် လိုအပ်နိုင်ခြင်း စသည်တို့ဖြစ်နိုင်သည်။
ဆေးရုံ၊ ဆေးခန်းပြသရန်
အများအားဖြင့် ကိုယ်ဝန်ဆောင်ကာလအတွင်း ပြုလုပ်သော သန္ဓေသားစစ်ဆေးမှုများတွင် သိရှိပြီးဖြစ်ပါက ကိုယ်ဝန်ဆောင်ကာလတစ်လျှောက်နှင့် ကလေးမမွေးဖွားမီတွင် ကြိုတင်ပြင်ဆင်မှုများ ပြုလုပ်ရန် လိုအပ်သည်။ ကလေးအထူးကုဆရာဝန်များ၊ ကလေးခွဲစိတ်အထူးကုဆရာဝန်များ၊ သားဖွားမီးယပ် အထူးကုဆရာဝန်များ စသည်တို့ ပူးပေါင်း၍ မွေးဖွားမည့်အချိန်၊ မွေးဖွားရန်နည်းလမ်း၊ မွေးဖွားပြီးချိန်တွင် ပြုစုစောင့်ရှောက်ခြင်းများ၊ ခွဲစိတ်ကုသခြင်းများကို ကြိုတင်ပြုဆင်မှုများ ပြုလုပ်ထားရမည်။ ကြိုတင်မသိရှိထားပါကလည်း ထိုကလေးများသည် ခွဲစိတ်ကုသမှုလိုအပ်သဖြင့် မွေးဖွားပြီးပါက ဆေးရုံသို့ အချိန်မီပြသကုသမှုခံယူရန် လိုအပ်သည်။
ရောဂါရှာဖွေခြင်း
ထိုအခြေအနေနှစ်ခုလုံးကို ကိုယ်ဝန်ဆောင်ချိန်ကာလတွင် သွေးစစ်ခြင်း၊ အာထရာဆောင်းရိုက်ခြင်းဖြင့် ကြိုတင်သိရှိနိုင်သည်။ ကိုယ်ဝန်ဆောင်ကာလတွင် မတွေ့ရှိခဲ့ပါက မွေးဖွားပြီးနောက်ပိုင်းတွင် ရောဂါလက္ခဏာများကို မျက်မြင်စမ်းသပ်စစ်ဆေးခြင်းဖြင့် ရောဂါအမည် သတ်မှတ်နိုင်သည်။ အသေးစိတ်အခြေအနေကိုသိရှိရန် သံလိုက်ဓာတ်မှန်ရိုက်ခြင်း၊ လိုအပ်ပါက မျိုးဗီဇစစ်ဆေးခြင်း စသည်တို့ကို ထပ်မံပြုလုပ်နိုင်သည်။
- ကိုယ်ဝန်ဆောင်အာထရာဆောင်း _ အာထရာဆောင်းရိုက်ခြင်းအားဖြင့် ဝမ်းဗိုက်အပြင်သို့ထွက်နေသော ကိုယ်တွင်းအင်္ဂါများ၏ အရွယ်အစား၊ ဝမ်းဗိုက်ကြွက်သားအခြေအနေနှင့် ဆက်စပ်နေသော လက္ခဏာများကို သိရှိနိုင်သည်
- သွေးစစ်ဆေးခြင်း _ မိခင်တွင် Alpha-fetoprotein ဟုခေါ်သော ဓာတ်တစ်မျိုးသည် သာမန်ထက်ပမာဏများစွာ တက်နေနိုင်သည်
- သံလိုက်ဓာတ်မှန်ရိုက်ခြင်း _ သံလိုက်ဓာတ်မှန်ရိုက်ခြင်းအားဖြင့် ကိုယ်တွင်းအင်္ဂါများ၏ အနေအထား၊ ပုံမမှန်မှုများကို ပို၍အသေးစိတ်သိရှိနိုင်သည်
ကုသခြင်း
ကလေးမွေးဖွားပြီးသည်နှင့် တစ်ပြိုင်နက် ထွက်နေသောအူများကို ခြောက်သွေ့မသွားဘဲ အစိုဓာတ်ရှိနေစေရန်၊ ရောဂါပိုးများဝင်ရောက်ခြင်းမှ ကာကွယ်နိုင်ရန် ပိုးသတ်ထားသော ပတ်တီးစဖြင့် အုပ်ထားရမည်ဖြစ်သည်။ အစာအိမ်အတွင်းစုနေသော အစာခြေအရည်များကို ဖယ်ထုတ်နိုင်ရန် နှာခေါင်း သို့မဟုတ် ပါးစပ်မှတစ်ဆင့် နှာခေါင်းပိုက်ထည့်ထားရမည်ဖြစ်သည်။
ရေနှင့် အာဟာရဓာတ် ဆုံးရှုံးမှုများကိုပြန်ဖြည့်ရန် လိုအပ်သည့်ပမာဏအတိုင်း ကိုက်ညီအောင် ဖြည့်ပေးခြင်း၊ ရောဂါပိုးဝင်ခြင်းနှင့် ပိုးဆိပ်ပျံ့ခြင်းတို့မှ ကာကွယ်နိုင်ရန် ပဋိဇီဝပိုးသတ်ဆေးများကို လုံလောက်အောင်ပေးခြင်းများ ပြုလုပ်ရမည်။ ထို့အပြင် ကလေး၏ ခန္ဓာကိုယ်အပူချိန်ကို မကျသွားစေရန်၊ သင့်တော်သည့်အပူချိန်တွင် ရှိနေစေရန်အတွက် သေချာစွာစောင့်ရှောက်မှုပေးရမည်ဖြစ်သည်။
ခွဲစိတ်ကုသခြင်း
ထိုအခြေအနေများအတွက် အဓိကကုသမှုသည် ခွဲစိတ်ပြုပြင်ခြင်းပင်ဖြစ်သည်။ ခွဲစိတ်ပြုပြင်ရာတွင် ထွက်နေသောအူများနှင့် ကိုယ်တွင်းအင်္ဂါများကို ဝမ်းဗိုက်အတွင်းသို့ ပြန်ထည့်၍ အပေါက်ကိုပိတ်ခြင်းဖြစ်သည်။ ဖြစ်နိုင်လျှင် ထိုချို့ယွင်းချက်များကို ပြုပြင်ရန် မွေးပြီးပြီးချင်း ခွဲစိတ်မှုပြုလုပ်သင့်သည်။ ခွဲစိတ်ကုသရာတွင် အပြင်ထွက်နေသည့် အူပမာဏနှင့် အခြားသောအင်္ဂါများ၏ ပါဝင်မှုပေါ်မူတည်၍ တစ်ဆင့်တည်းဖြင့် ပြုလုပ်နိုင်သကဲ့သို့ အဆင့်ဆင့်ခွဲစိတ်မှုများ ပြုလုပ်ရသည်လည်းရှိသည်။
တစ်ဆင့်တည်းဖြင့် ခွဲစိတ်ပြုပြင်ခြင်း (Primary repair)
ကိုယ်တွင်းအင်္ဂါများ အနည်းငယ်သာထွက်နေသော အခြေအနေများတွင် အသုံးပြုနိုင်သည်။ မွေးပြီး ရက်အနည်းငယ်အတွင်း ထွက်နေသောကိုယ်တွင်းအင်္ဂါများကို ဝမ်းဗိုက်အတွင်းသို့ ပြန်ထည့်ပေးခြင်းဖြစ်သည်။ ထို့နောက်တွင် ဝမ်းဗိုက်ကြွက်သားရှိအပေါက်ကို ပိတ်လိုက်မည်ဖြစ်သည်။ စောစီးစွာ ခွဲစိတ်ပြုပြင်မှု ပြုလုပ်ခြင်းဖြင့် ရောဂါပိုးများဝင်ရောက်ခြင်းမှ ကာကွယ်နိုင်ပြီး ဝမ်းဗိုက်ကြွက်သားတစ်ရှူးများ ပျက်စီးခြင်းကိုလည်း လျှော့ချနိုင်သည်။
အဆင့်ဆင့် ခွဲစိတ်ပြုပြင်ခြင်း (Staged repair)
အပေါက်မှတစ်ဆင့် ထွက်နေသော ကိုယ်တွင်းအင်္ဂါများသည် ပမာဏများခြင်း၊ ပြန်ထည့်ရန်အတွက် ဝမ်းခေါင်းအကျယ်သည် လုံလောက်စွာမရှိခြင်း စသည့်အခြေအနေများတွင် တစ်ဆင့်တည်းဖြင့် ပြုပြင်ရန်မဖြစ်နိုင်ဘဲ ဖြည်းဖြည်းချင်းအဆင့်ဆင့် ပြုပြင်ရမည်ဖြစ်သည်။ ကလေးမွေးဖွားလာသည်မှ ခွဲစိတ်သည်အထိ ရောဂါပိုးများဝင်ရောင်ခြင်းမှ ကာကွယ်ရန်၊ ရေဓာတ်ဆုံးရှုံးမှုများမှ ကာကွယ်ရန်နှင့် ကြွက်သားတစ်ရှူးများ ပျက်စီးခြင်းကို လျှော့ချနိုင်စေရန် ထိုကိုယ်တွင်းအင်္ဂါများကို Silo ဟုခေါ်သော ပလတ်စတစ်အကာဖြင့် ဖုံးအုပ်ထားရမည်ဖြစ်သည်။ ထွက်နေသော ကိုယ်တွင်းအင်္ဂါများကို ဝမ်းခေါင်းအတွင်းသို့ နည်းနည်းချင်းစီ ပြန်ထည့်ရမည်ဖြစ်ပြီး ထိုပြုပြင်မှုသည် ရက်သတ္တပတ်များစွာ ကြာမြင့်နိုင်သည်။
ခွဲစိတ်မှုကြောင့် ဖြစ်ပေါ်နိုင်သော နောက်ဆက်တွဲဆိုးကျိုးများမှာ_
- ခွဲစိတ်ပြုပြင်ထားသည့်နေရာတွင် ရောင်ရမ်းခြင်း
- ခွဲစိတ်ထားသည့်နေရာတွင်ရောဂါပိုးဝင်ခြင်း
- ခွဲစိတ်နေချိန်နှင့် ခွဲစိတ်ပြီးချိန်တွင် သွေးထွက်များခြင်း
- ထိခိုက်ထားသော အူများကို ဖယ်ရှားပြီးနောက် ဝမ်းဗိုက်ပေါ်သို့ အူလမ်းကြောင်းလွှဲခြင်း (Colostomy) ပြုလုပ်ရန်လိုအပ်ခြင်း စသည်တို့ဖြစ်နိုင်သည့်အပြင်
ခွဲစိတ်မှု ပြုလုပ်ပြီးနောက်ပိုင်းတွင်လည်း ကလေးတွင်
- အစာစားခြင်းဆိုင်ရာ ပြဿနာများဖြစ်ခြင်း
- အာဟာရချို့တဲ့ခြင်းကြောင့် ကြီးထွားမှုနှောင့်နှေးခြင်း
- အူကျွံခြင်း
- စားချဥ်ပြန်ခြင်း စသည့်အခြေအနေများ ဆက်လက်ရှိနေနိုင်သည်။
ကာကွယ်ခြင်း
မွေးရာပါရောဂါများဖြစ်သောကြောင့် အတိအကျကာကွယ်ရန် မဖြစ်နိုင်သော်လည်း အောက်ပါအချက်များကို လိုက်နာခြင်းအားဖြင့် ဖြစ်နိုင်ခြေများကို လျှော့ချနိုင်သည်။
- ကိုယ်ဝန်ဆောင်ကာလအတွင်း ဆေးလိပ်နှင့် ဆေးရွက်ကြီးပါဝင်သော ပစ္စည်းများကို အသုံးပြုခြင်းမှ ရှောင်ကြဥ်ခြင်း
- ကိုယ်ဝန်ဆောင်ကာလအတွင်း အရက်သောက်ခြင်းမှ ရှောင်ကြဥ်ခြင်း
- ကိုယ်ဝန်ဆောင်ကာလအတွင်း အကိုက်အခဲပျောက်ဆေးများ အလွန်အကျွံသောက်သုံးခြင်းမှ ရှောင်ကြဥ်ခြင်း
- အာဟာရပြည့်ဝ၍ မျှတသောအစားအသောက်များကို စားသောက်ခြင်း
- ကျန်းမာသော ကိုယ်အလေးချိန်ဖြစ်စေရန် ထိန်းသိမ်းခြင်း
- ထိုအခြေအနေများကို ကာကွယ်နိုင်ခြင်းမရှိသော်လည်း စောစီးစွာကိုယ်ဝန်အပ်နှံခြင်းနှင့် မှန်မှန်ပြခြင်းအားဖြင့် နောက်ဆက်တွဲပြဿနာများကို လျော့နည်းစေရန် ကြိုတင်ပြင်ဆင်စီမံမှုများ ပြုလုပ်နိုင်သည်။
References:
- Belkind-Gerson, J. (2024). Abdominal wall defects (Omphalocele and gastroschisis). MSD Manual Consumer Version. Retrieved May 19, 2025, from https://www.msdmanuals.com/home/children-s-health-issues/birth-defects-of-the-digestive-tract/abdominal-wall-defects-omphalocele-and-gastroschisis
- Exomphalos and gastroschisis. (2023). Retrieved May 19, 2025, from https://patient.info/doctor/exomphalos-and-gastroschisis
- Philadelphia, C. H. O. (n.d.). Omphalocele. Children’s Hospital of Philadelphia. Retrieved May 19, 2025, from https://www.chop.edu/conditions-diseases/omphalocele
- Philadelphia, C. H. O. (n.d.). Gastroschisis. Children’s Hospital of Philadelphia. Retrieved May 19, 2025, from https://www.chop.edu/conditions-diseases/gastroschisis
- What is omphalocele? (2023). WebMD. Retrieved May 19, 2025, from https://www.webmd.com/parenting/baby/what-is-omphalocele
- Omphalocele. (2025). Cleveland Clinic. Retrieved May 19, 2025, from https://my.clevelandclinic.org/health/diseases/10030-omphalocele
- Gastroschisis. (2025). Cleveland Clinic. Retrieved May 19, 2025, from https://my.clevelandclinic.org/health/diseases/22290-gastroschisis
Published: 30 May 2025
Share
Category
Terms of use:
ဤအချက်အလက်များသည် ကျန်းမာရေးပညာပေးရည်ရွယ်ချက်ဖြင့်သာ ဖော်ပြထားခြင်းဖြစ်သောကြောင့် ဆရာဝန်နှင့် ကျန်းမာရေးဝန်ထမ်းများ၏ ရောဂါရှာဖွေခြင်း၊ ကုထုံး၊ နှစ်သိမ့်ပညာပေးဆွေးနွေးခြင်းများအား အစားထိုးရန် မသင့်ပါ။ မည်သည့်ဆေးဝါးကိုမဆို နားလည်တတ်ကျွမ်းသည့် ကျန်းမာရေးဝန်ထမ်းများ၏ ညွှန်ကြားချက်ဖြင့်သာ အသုံးပြုသင့်သည်။
သင်၏ကျန်းမာရေးပြဿနာများနှင့် ပတ်သက်၍ လိုအပ်ပါက သင့်မိသားစုဆရာဝန် သို့မဟုတ် တတ်ကျွမ်းသော ကျန်းမာရေးဝန်ထမ်းများ၏ အကြံဉာဏ်ကိုသာ ရယူသင့်ပါသည်။
Copyrights : All content appearing on “ကျန်းမာသုတ”which is owned and operated by CLL HEALTH, is protected by copyright and may not be reused or reproduced without explicit permission.
