ခွေးရူးပြန်ရောဂါသည် ခွေးရူးပြန်ဗိုင်းရပ်စ်ပိုး (Rabies virus) ကူးစက်ခြင်းကြောင့် ဖြစ်သော ကြောက်စရာကောင်းသည့် ရောဂါတစ်မျိုးဖြစ်ပြီး အဓိကအားဖြင့် ခွေးနှင့်လင်းနို့များမှတစ်ဆင့် လူကိုကူးစက်ခြင်းဖြစ်သည်။ ခွေးရူးပြန်ရောဂါရှိသော တိရစ္ဆာန်များ ကိုက်ခံရခြင်း သို့မဟုတ် ကုတ်ခံရခြင်း မှတစ်ဆင့် ကူးစက်ခံရပြီး ခွေးရူးပြန်ရောဂါဖြစ်လျှင် အသက်သေဆုံးနိုင်ခြေ (၁၀၀%) ရှိသည်။ ထို့ကြောင့် ခွေးရူးပြန်ရောဂါကူးစက်ခံရနိုင်သည့် အန္တရာယ်ရှိသူ မည်သူမဆို ခွေးရူးပြန်ရောဂါ ကာကွယ်ဆေးထိုးနှံထားသင့်သည်။ ခွေးရူးပြန်ရောဂါအတွက် အကောင်းဆုံးကုသနည်းလမ်းမှာ ကြိုတင်၍ ကာကွယ်ဆေး ထိုးနှံထားခြင်းဖြစ်သည်။
ဖြစ်ပေါ်ရသောအကြောင်းရင်းများ
ခွေးရူးပြန်ရောဂါသည် ခွေးရူးပြန်ရောဂါဗိုင်းရပ်စ်ပိုး (Rabies virus) ကြောင့်ဖြစ်ပြီး ရောဂါပိုးရှိသော တိရစ္ဆာန်များမှ အခြားတိရစ္ဆာန်များ (သို့မဟုတ်) လူကိုကိုက်မိခြင်းကြောင့် ဗိုင်းရပ်စ်ပိုးပါဝင်သည့် တံတွေးများမှတစ်ဆင့် ကူးစက်ခြင်းဖြစ်သည်။ လူသားများသို့ ခွေးရူးပြန်ရောဂါ ဗိုင်းရပ်စ်ပိုး ကူးစက်နိုင်ခြေများသည့် တိရစ္ဆာန်များမှာ_
- အိမ်မွေးတိရစ္ဆာန်နှင့် မွေးမြူရေးတိရစ္ဆာန်များဖြစ်သည့် _ ကြောင်၊ ခွေး၊ နွား၊ ဆိတ်၊ မြင်းနှင့် မြွေပါများ
- တောရိုင်းတိရစ္ဆာန်များဖြစ်သည့် _ လင်းနို့၊ ဖျံ၊ ဝံပုလွေ၊ မြေခွေး၊ မျောက်၊ ရက်ကွန်းနှင့် ရှဉ့်များ စသည်တို့ဖြစ်ကြသည်။
လူများ၏ ပွန်းပဲ့ဒဏ်ရာဖြစ်နေသော အရေပြား (သို့မဟုတ်) မျက်လုံး (သို့မဟုတ်) ပါးစပ်ကဲ့သို့သော အင်္ဂါအမြှေးပါးများနှင့် ရောဂါပိုးရှိသော တိရစ္ဆာန်တို့၏ တံတွေးနှင့် တိုက်ရိုက်ထိတွေ့မှုမှ ကူးစက်ခြင်းဖြစ်သည်။ ထို့ကြောင့် ရောဂါပိုးရှိသော တိရစ္ဆာန်သည် ပေါက်ပြဲနေသော အရေပြားကို လျှာဖြင့် လျက်မိပါကလည်း ရောဂါပိုးကူးစက်နိုင်သည်။ သို့သော် ပေါက်ပြဲခြင်းမရှိသော အရေပြားအကောင်းမှတစ်ဆင့် ရောဂါပိုး ကူးစက်နိုင်ခြင်းမရှိပါ။ အလွန်ရှားပါးစွာ ကူးစက်နိုင်ခြေရှိသည့်နည်းများမှာ ရောဂါရှိသူထံမှ ကိုယ်တွင်းအင်္ဂါ လက်ခံယူမိခြင်း၊ မျက်ကြည်လွှာ လက်ခံယူမိခြင်းတို့ ဖြစ်ကြသည်။
ခွေးရူးပြန်ဗိုင်းရပ်စ်ပိုးသည် ခန္ဓာကိုယ်ထဲသို့ ဝင်ရောက်ပြီးနောက် အာရုံကြောများမှတစ်ဆင့် ဗဟိုအာရုံကြောစနစ် (ဦးနှောက်နှင့် အာရုံကြောမကြီး)ထံသို့ တဖြည်းဖြည်းချင်း ရောက်ရှိသွားသည်။ ဦးနှောက်သို့ရောက်ရှိပြီး ထိခိုက်ပျက်စီးမှုများကြောင့် ရောဂါလက္ခဏာများ (ဥပမာ – သတိလစ်ခြင်း၊ တက်ခြင်း) ဖြစ်ပေါ်လာပြီး ပြန်လည်နိုးထရန်ခက်ခဲသော သတိလစ်ခြင်းဖြစ်ပေါ်၍ နောက်ဆုံးတွင် သေဆုံးခြင်းဆီသို့ ဦးတည်သွားသည်။
ခွေးရူးပြန်ရောဂါ ကူးစက်နိုင်ခြေများသူများမှာ_
- ခွေးရူးပြန်ရောဂါ အဖြစ်များသော ဖွံဖြိုးဆဲနိုင်ငံများတွင် နေထိုင်သူများ သို့မဟုတ် ထိုနိုင်ငံများသို့ ခရီးသွားမည့်သူများ
- ခွေးရူးပြန်ရောဂါပိုး ရှိနိုင်သည့် တောရိုင်းတိရိစ္ဆာန်များနှင့် အနီးကပ်ထိတွေ့မှု ရှိနိုင်သူများ (ဥပမာ – မုဆိုးများ၊ တောတွင်း ခရီးသွားများ)
- ဗိုင်းရပ်စ်ပိုးနှင့် ထိတွေ့မှုရှိနိုင်သည့် တိရစ္ဆာန်ဆေးကုဆရာဝန်၊ ဓာတ်ခွဲခန်းဝန်ထမ်းများ အဖြစ် လုပ်ကိုင်သူများ
- ဦးခေါင်းနှင့် လည်ပင်းတွင် အကိုက်ခံရပြီး ဒဏ်ရာရသူများ (ဦးနှောက်သို့ ဗိုင်းရပ်စ်ပိုးလျှင်မြန်စွာ ရောက်ရှိနိုင်ခြင်း) တို့ဖြစ်ကြသည်။
ရောဂါလက္ခဏာများ
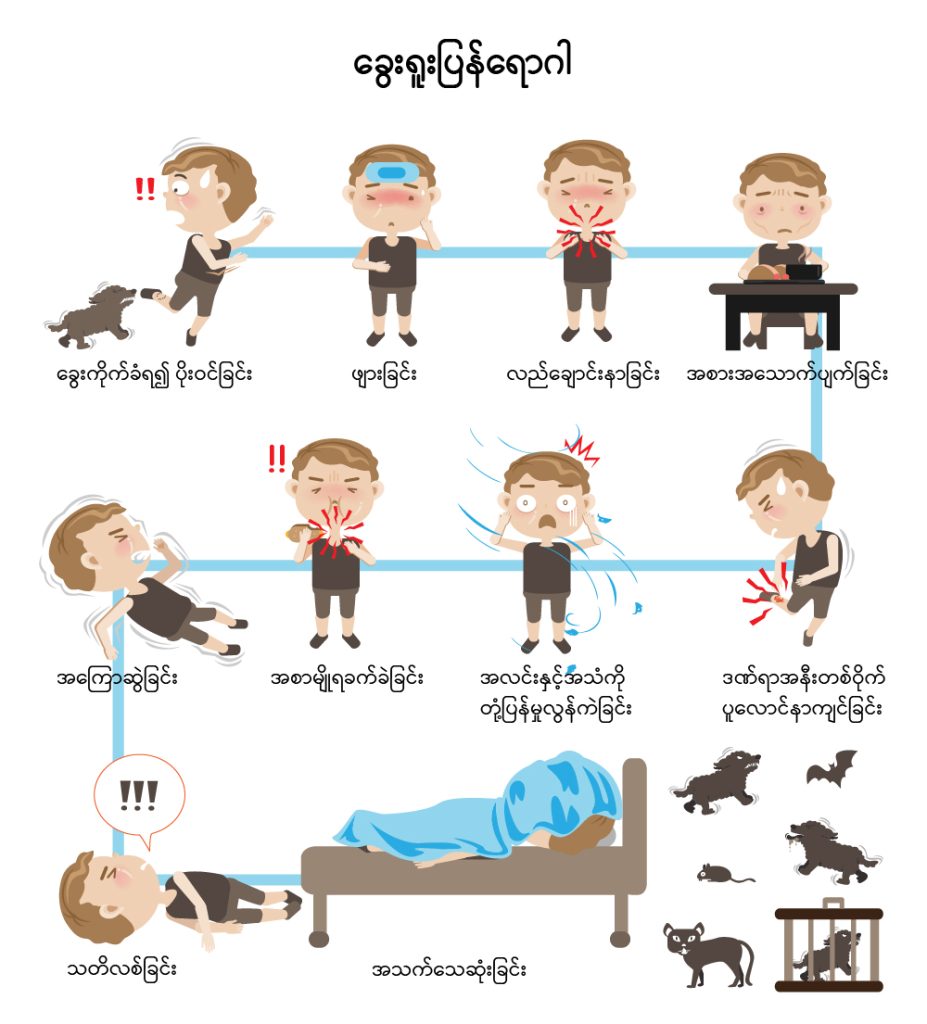
ခွေးရူးပြန်ရောဂါ ဗိုင်းရပ်စ်ပိုးကူးစက်ခံရပြီးနောက် ရက်ပေါင်းများစွာကြာသည်အထိ ရောဂါလက္ခဏာမပြဘဲ ရှိနေနိုင်သည်။ ရောဂါပိုးစတင်ဝင်ရောက်ချိန်မှ ရောဂါလက္ခဏာစတင် ဖြစ်ပေါ်သည့် ကြားကလ (incubation period) သည် ယေဘုယျအားဖြင့် အချိန် (၂) လမှ (၃) လအထိ ကြာမြင့် တတ်သည်။ သို့သော် ဗိုင်းရပ်စ်ပိုး ခန္ဓာကိုယ်ထဲသို့ ဝင်ရောက်သည့်နေရာ နှင့် ဝင်ရောက်သွားသော ဗိုင်းရပ်စ်ပိုး ပမာဏတို့အပေါ်တွင် မူတည်၍ ထိုကာလသည် တစ်ပတ်မှ တစ်နှစ်အထိ ကြာမြင့်နိုင်သည်။ ဦးနှောက်နှင့် ပို၍ နီးနီး အကိုက်ခံရလျှင် ရောဂါလက္ခဏာများ ပို၍ စောစောဖြစ်ပေါ်လေ ဖြစ်သည်။ ရောဂါလက္ခဏာများ ဖြစ်ပေါ်လာသည့် အချိန်တွင် ခွေးရူးပြန်ရောဂါသည် ကုသ၍ မရနိုင်တော့ဘဲ အသက်သေဆုံးနိုင်သောကြောင့် ဗိုင်းရပ်စ်ပိုးနှင့် ထိတွေ့မိသူ မည်သူမဆို ရောဂါလက္ခဏာများကို စောင့်ကြည့်ခြင်း မပြုလုပ်ဘဲ ချက်ချင်းဆေးကုသမှု ခံယူရန် အရေးကြီးသည်။
ကနဦး ရောဂါလက္ခဏာများ (Prodrome stage)
ခွေးရူးပြန်ရောဂါ၏ ကနဦးရောဂါလက္ခဏာများသည် တုပ်ကွေးရောဂါလက္ခဏာများဖြစ်သော ဖျားခြင်း၊ အားအင်ကုန်ခန်းခြင်း၊ ခေါင်းကိုက်ခြင်း၊ ချောင်းဆိုးခြင်း၊ လည်ချောင်းနာခြင်း၊ ကြွက်သားနာကျင်ခြင်း၊ ပျို့အန်ခြင်း၊ ဝမ်းလျှောခြင်းနှင့် အကိုက်ခံရသည့်နေရာသည် ပူလောင်ခြင်း၊ ယားယံခြင်း၊ ထုံကျဉ်ခြင်း (သို့မဟုတ်) နာကျင်ခြင်း စသည်တို့သာ ဖြစ်သည်။ ထိုရောဂါလက္ခဏာများသည် ရက်အနည်းငယ်မျှကြာမြင့်နိုင်ပြီး ဗိုင်းရပ်စ်ပိုးသည် ဗဟိုအာရုံကြောစနစ်အတွင်း ပျံ့နှံ့လာသည်နှင့်အမျှ ပိုမိုပြင်းထန်သော ဦးနှောက်အာရုံကြောဆိုင်ရာ လက္ခဏာများ ဖြစ်ပေါ်လာသည်။
လတ်တလော ဦးနှောက်အာရုံကြောဆိုင်ရာ လက္ခဏာများ (acute neurologic symptoms of rabies)
လတ်တလော ဦးနှောက်အာရုံကြောဆိုင်ရာ လက္ခဏာများပေါ်မူတည်၍ ခွေးရူးပြန်ရောဂါ အမျိုးအစား (၂) မျိုးရှိသည်။
- မူမမှန်စိတ်အာရုံခံစားမှုများကို အဓိကဖြစ်ပေါ်စေသည့် ခွေးရူးပြန်ရောဂါအမျိုးအစား (Furious rabies)
ဤအမျိုးအစားသည် ခွေးရူးပြန်ရောဂါများ၏ ၈၅ ရာခိုင်နှုန်းခန့်တွင် တွေ့ရှိရပြီး ဖြစ်ပေါ်နိုင်သော ရောဂါလက္ခဏာများမှာ_- လှုံ့ဆော်မှုမဲ့ အာရုံမှားများ ခံစားရခြင်း (hallucinations)
- လှုပ်ရှားမှုလွန်ကဲခြင်း (hyperactivity)
- စိတ်လှုပ်ရှားခြင်း၊စိတ်ဂနာမငြိမ်ဖြစ်ခြင်း၊ ရန်လိုခြင်း (agitation, restlessness, aggression)
- ရေကြောက်ခြင်း (hydrophobia)
- လေကြောက်ခြင်း (aerophobia)
- တက်ခြင်း (seizures)
- ကြွက်သားလှုပ်ခြင်း (fasiculations)
- ဖျားခြင်း (fever)
- ရင်တုန်ခြင်း (tachycardia)
- အသက်ရှူမြန်ခြင်း (hyperventilation)
- တံတွေးအလွန်အမင်းထွက်ခြင်း (excessive salivation)
- မျက်နှာရွဲ့ခြင်း (facial paralysis)
- အစာမျိုရခက်ခြင်း (difficulty in swallowing) တို့ဖြစ်ကြသည်။
- ကြွက်သားများအားနည်းပျော့ခွေခြင်းကို အဓိကဖြစ်ပေါ်စေသည့် ခွေးရူးပြန်ရောဂါအမျိုးအစား (paralytic rabies)
- ဖျားခြင်း၊ ခေါင်းကိုက်ခြင်း၊ လည်ပင်းတောင့်တင်းခြင်း
- ခြေ၊ လက် အားနည်းခြင်း ( အကိုက်ခံရသည့် ခန္ဓာကိုယ် အစိတ်အပိုင်းရှိ ကြွက်သားများမှ စတင်ကာ အခြားအစိတ်အပိုင်းများပါ အားနည်းလာခြင်း)
- ထုံကျဥ်ခြင်း
- ပြန်လည်နိုးထရန် ခက်ခဲသော သတိလစ်ခြင်း အစရှိသော ရောဂါလက္ခဏာများ ဖြစ်ပေါ်လေ့ရှိသည်။
နောက်ဆက်တွဲပြဿနာများ
ခွေးရူးပြန်ရောဂါ၏ နောက်ဆက်တွဲပြဿနာများမှာ အထက်ဖော်ပြပါ ရောဂါလက္ခဏာများ ပိုမိုဆိုးဝါးလာပြီး နောက်ဆုံး အသက်သေဆုံးခြင်းဖြစ်သည်။
ဆေးရုံ၊ ဆေးခန်းပြသရန်
မည်သည့်တိရစ္ဆာန်မဆို အကိုက်ခံရပါက သို့မဟုတ် ခွေးရူးပြန်ရောဂါရှိသည်ဟု သံသယရှိသော တိရစ္ဆာန်များနှင့် ထိတွေ့မှုရှိပါက ဆေးရုံအရေးပေါ်ဌာနများသို့ ချက်ချင်းသွားရောက် ကုသမှု ခံယူရန် လိုအပ်သည်။ ဒဏ်ရာအတိမ်အနက်၊ ထိတွေ့မှုအနေအထားတို့အပေါ်မူတည်၍ ဆရာဝန်များမှ ခွေးရူးပြန်ရောဂါကို ကာကွယ်နိုင်ရန် ထိရောက်သော ကုသမှုများဖြင့် ကုသပေးလိမ့်မည်။
ရောဂါရှာဖွေခြင်း
တိရစ္ဆာန်အကိုက်ခံရသည့် အချိန်တွင် ၄င်း တိရိစ္ဆာန်ထံမှ ခွေးရူးရောဂါဗိုင်းရပ်စ်ပိုး ကူးစက်ခံရခြင်း ရှိမရှိကို သိရှိနိုင်သော နည်းလမ်းမရှိပါ။ ခွေးရူးပြန်ရောဂါကို လူသားများတွင် သေဆုံးမှုမတိုင်မီ (ante-mortem) သို့မဟုတ် ရောဂါလက္ခဏာများ မပေါ် ခင် အဆင့်တွင် ရောဂါရှာဖွေတွေ့ရှိနိုင်သည့် စမ်းသပ်နည်းများ မရှိသေးကြောင်း ကမ္ဘာကျန်းမာရေးအဖွဲ့တွင် ဖော်ပြထားသည်။ ထို့ကြောင့် ခွေးရူးပြန်ရောဂါဗိုင်းရပ်စ်ပိုး ကူးစက်နိုင်ခြေရှိပါက ရောဂါအတည်ပြုချက်ကို စောင့်ဆိုင်းရန် မလိုအပ်ဘဲ ကြိုတင်ကာကွယ်ရေးကုသမှုများကို ချက်ချင်းလုပ်ဆောင်ရမည်ဖြစ်သည်။
ခွေးရူးပြန်ရောဂါလက္ခဏာများသည် ဦးနှောက်ရောင်ရောဂါလက္ခဏာများနှင့် ဆင်တူသည်။ သို့ဖြစ်ရာ တစ်စုံတစ်ဦးသည် ဦးနှောက်ရောင် လက္ခဏာများရှိပြီး တိရစ္ဆာန်အကိုက်ခံရဖူးပါက ခွေးရူးပြန်ရောဂါကို ဦးစားပေးထည့်သွင်းစဥ်းစားလေ့ရှိသည်။ ဦးနှောက်ရောင်ခြင်း၏ အခြားသောအကြောင်းရင်းများကို သိရှိရန်လိုအပ်ပါက ဆရာဝန်ညွှန်ကြားသည့်အတိုင်း စစ်ဆေးမှုများ ဆက်လက်ပြုလုပ်နိုင်သည်။
ကုသခြင်း
ခွေးရူးပြန်ရောဂါဖြစ်ပြီဆိုလျှင် ကုသရန်ဆေးဝါးမရှိပါ။ ထို့ကြောင့် ခွေးရူးပြန်ရောဂါမဖြစ်အောင် ကြိုတင်ကာကွယ်ခြင်းသည် အကောင်းဆုံးဖြစ်သည်။
ကာကွယ်ခြင်း
ခွေးရူးပြန်ရောဂါကူးစက်နိုင်သော တိရစ္ဆာန်များ အကိုက်ခံရလျှင်_
- အကိုက်ခံရသည့် ဒဏ်ရာကို သေချာစွာ ဆေးကြောသန့်ရှင်းရမည်၊ အကိုက်ခံရသည့်ဒဏ်ရာကို ရေ၊ ဆပ်ပြာတို့ဖြင့် (၁၅) မိနစ်ခန့်ကြာအောင် သေချာစွာ ဆေးကြောရမည်
- အနာကို ပိုးသတ်ဆေးရည် (အရက်ပြန်၊ ဘီတာဒိုင်း)နှင့် သန့်ရှင်းရေး ထပ်မံပြုလုပ်ရမည်
- သွေးထွက်နေလျှင် သန့်ရှင်းသောအဝတ်နှင့် သွေးတိတ်အောင် ဖိထားရမည်
- မိမိ၏ မိသားစုဆရာဝန် (သို့မဟုတ်) နီးစပ်ရာဆေးရုံ၊ ဆေးခန်းသို့သွား၍ တိုင်ပင်ပြသပြီး လိုအပ်ပါက ခွေးရူးပြန်ရောဂါကာကွယ်ဆေးနှင့် မေးခိုင်ကာကွယ်ဆေးထိုးရမည်။
အထက်ပါတို့ကို လုပ်ဆောင်ခြင်းဖြင့် ခွေးရူးပြန်ရောဂါဖြစ်နိုင်ခြေကို လျှော့ချနိုင်သည်။
ခွေးရူးပြန်ရောဂါ ကာကွယ်ဆေးထိုးခြင်း (Rabies vaccine and Immunoglobulin)
ခွေးရူးပြန်ရောဂါကာကွယ်ဆေးထိုးခြင်းအမျိုးအစား နှစ်မျိုးရှိသည်။
(၁) ထိတွေ့၊ ကိုက်ခံရပြီးနောက် ကာကွယ်ဆေးထိုးခြင်း (Post-exposure prophylaxis)
(၂) ကြိုတင်ကာကွယ်ဆေးထိုးခြင်း (Pre-exposure prophylaxis) တို့ဖြစ်သည်။
ထိတွေ့၊ ကိုက်ခံရပြီးနောက် ကာကွယ်ဆေးထိုးခြင်း (Post-exposure prophylaxis)
တိရစ္ဆာန်များနှင့် ထိတွေ့မှုရှိပြီးနောက် ခွေးရူးပြန်ရောဂါကို ကာကွယ်နိုင်ရန် ပထမဦးစွာ ခွေးရူးပြန်ရောဂါဖြစ်နိုင်ခြေကို တွက်ဆခြင်း (risk assessment) ပြုလုပ်ရသည်။
ခွေးရူးပြန်ရောဂါ ဖြစ်နိုင်ခြေကိုတွက်ဆခြင်း
ခွေးရူးပြန်ရောဂါ ဖြစ်နိုင်ခြေကို တွက်ဆရာတွင် ဒေသတွင်း ခွေးရူးပြန်ရောဂါဖြစ်ပွါးမှုနှုန်း၊ ထိတွေ့ကိုက်ခံရသော ဒဏ်ရာအမျိုးအစား၊ ကိုက်ခဲ့သော တိရစ္ဆာန်အမျိုးအစားနှင့် ခွေးရူးပြန်ရောဂါလက္ခဏာ ရှိမရှိ အခြေအနေ၊ တိရစ္ဆာန်အား သတ်မှတ်ကာလအတွင်း စောင့်ကြည့်နိုင်မှု ရှိမရှိ စသည့်အချက်များပေါ် မူတည်၍ တွက်ဆရသည်။
အောက်ပါအခြေအနေများတွင် ခွေးရူးပြန်ရောဂါဖြစ်နိုင်ခြေများ၍ ခွေးရူးပြန်ကာကွယ်ဆေးထိုးရန် လိုအပ်သည်။
- ခွေးရူးပြန်ရောဂါ ဖြစ်နိုင်ခြေများသည့် ခွေး၊ ကြောင် (သို့မဟုတ်) ခွေးအ၊ ဝံပုလွေ၊ မြေခွေး အစရှိသည့် တောရိုင်းတိရစ္ဆာန်များ၊ အခြားနို့တိုက်သတ္တဝါများ (ဥပမာ_လင်းနို့) မှ ကုတ်ခြင်း၊ ကိုက်ခဲခြင်း
- ခွေးရူးပြန်ရောဂါ ဖြစ်နိုင်ခြေများသည့် တိရစ္ဆာန်များ၏ သွားရည်နှင့် မိမိတွင်ရှိသည့် အနာဒဏ်ရာများ ထိမိခြင်း
- ထိတွေ့၊ ကိုက်ခဲ့သော တိရစ္ဆာန်တွင် ပုံမှန်မဟုတ်ဘဲ ရန်လိုသော အပြုအမူရှိခြင်း၊ ဒေါသအလွန်ကြီးပြီး ရန်စမှုမရှိဘဲ ကိုက်ခြင်း၊ ပုံမှန်မဟုတ်သော အသံအက်ဖြင့်ဟောင်ခြင်း၊ အော်ခြင်း၊ သွားရည်တစီစီကျခြင်း၊ အကြောဆွဲခြင်း၊ အကြောသေခြင်းများ တွေ့ရှိရခြင်း
အောက်ပါအခြေအနေသည် ခွေးရူးပြန်ရောဂါ ဖြစ်နိုင်ခြေနည်း၍ ခွေးရူးပြန်ကာကွယ်ဆေးထိုးရန် ယေဘုယျအားဖြင့် မလိုအပ်ပါ။
- ကိုက်ခဲ့သော ခွေး (သို့မဟုတ်) ကြောင်သည် အိမ်မွေးတိရိစ္ဆာန် ဖြစ်ပြီး စောင့်ကြည့်ကာလ (၁၀) ရက်အတွင်း နေကောင်းကျန်းမာခြင်း (သို့ရာတွင် အဆိုပါတိရစ္ဆာန်အား သတ်မှတ်ရက် အတွင်းစောင့်ကြည့်ရန် မဖြစ်နိုင်ပါက ကာကွယ်ဆေးထိုးရန်လိုအပ်သည်)
ထိတွေ့၊ ကိုက်ခံရပြီးနောက် ကာကွယ်ဆေးထိုးရာတွင် ကိုက်ခံရသည့် ဒဏ်ရာအခြေအနေပေါ် မူတည်၍ ထိတွေ့မှုကို အမျိုးအစား (၃)မျိုးခွဲခြားသည်။ အမျိုးအစားအလိုက် ခွေးရူးပြန်ကာကွယ်ဆေးနှင့် ခွေးရူးအဆိပ်ဖြေဆေးထိုးရန် လိုမလိုကို ကမ္ဘာကျန်းမာရေးအဖွဲ့အစည်း (WHO)မှ အောက်ပါအတိုင်း သတ်မှတ်ထားသည်။
| အမျိုးအစား (၁) ထိတွေ့မှု (Category I exposure) | အမျိုးအစား (၂) ထိတွေ့မှု (Category II exposure) | အမျိုးအစား (၃) ထိတွေ့မှု (Category III exposure) |
|---|---|---|
| ဤအမျိုးအစားတွင် လူနာ၏ အရေပြားသည် ပုံမှန် ဖြစ်ပြီး ဒဏ်ရာမရှိပါ | ဤအမျိုးအစားတွင် လူနာ၏ အရေပြားသည် ဒဏ်ရာရှိသော်လည်း သွေးမထွက်ပါ | ဤအမျိုးအစားတွင် လူနာ၏အရေပြားဒဏ်ရာသည် ပေါက်ပြဲ၍ သွေးထွက်ခြင်းရှိသည် |
| တိရစ္ဆာန်ကို ကိုင်တွယ်ခြင်း (သို့မဟုတ်) အစာကျွေးခြင်း လူ၏အရေပြားအကောင်းကို တိရစ္ဆာန်လျှာနှင့် လျက်မိခြင်း | သွေးမထွက်သော်လည်း အရေပြားကို ခြစ်မိခြင်း (သို့မဟုတ်) ပွန်းပဲ့ဒဏ်ရာရစေခြင်း အကာအကွယ် မရှိသော (စုတ်ပြဲနေသော) အရေပြားပေါ်တွင် အနည်းငယ်ကိုက်မိခြင်း | အရေပြားပေါက်ပြဲသည်အထိ အကိုက်ခံရခြင်း၊ ကုတ်ခြစ်ခံရခြင်း အရေပြားပေါက်ပြဲနေသည့်နေရာကို တိရစ္ဆာန်လျှာနှင့်လျက်မိခြင်း နှုတ်ခမ်း၊ ပါးစပ်၊ မျက်လုံးထဲသို့ တိရစ္ဆာန်တံတွေးနှင့် ထိတွေ့မိခြင်း လင်းနို့ကိုက်ခံရခြင်း၊ ကုတ်ခြစ်ခံရခြင်း |
| ခွေးရူးပြန်ကာကွယ်ဆေးထိုးရန် မလိုအပ်ပါ | ခွေးရူးပြန်ကာကွယ်ဆေး ချက်ချင်းထိုးရန် လိုအပ်သည် လွန်ခဲ့သော (၃) လအတွင်း ခွေးရူးပြန်ကာကွယ်ဆေးကို အပြည့်အဝ ထိုးထားသူ ဖြစ်ပါက ကာကွယ်ဆေး ထပ်မံထိုးရန် မလိုအပ်ပါ | ခွေးရူးပြန်ကာကွယ်ဆေးနှင့် ခွေးရူးအဆိပ်ဖြေဆေးကို ချက်ချင်းထိုးရန် လိုအပ်သည် လွန်ခဲ့သော (၃) လအတွင်း ခွေးရူးပြန်ကာကွယ်ဆေးကို အပြည့်အဝထိုးထားသူ ဖြစ်ပါက ခွေးရူးအဆိပ်ဖြေဆေးထိုးရန်၊ ကာကွယ်ဆေး ထပ်မံထိုးရန် မလိုအပ်ပါ |
မှတ်ချက်
- ခွေးရူးပြန်ရောဂါ ဖြစ်နိုင်ခြေများသော တိရစ္ဆာန်များသည် လူ၏ အန္တရာယ်ရှိသောနေရာများ (ဦးခေါင်း၊ လည်ပင်း၊ မျက်နှာ၊ လက်များနှင့် လိင်အင်္ဂါများ) တွင် ကိုက်ခဲ့ပါက အမျိုးအစား (၃) ထိတွေ့မှုအဖြစ် ကုသမှုခံယူရန် လိုအပ်သည်
- တောရိုင်းတိရစ္ဆာန်များ အကိုက်ခံရပါက အားလုံးကို အမျိုးအစား (၃) ထိတွေ့မှုအတိုင်း ကုသမှုခံယူရန် လိုအပ်သည်
ခွေးရူးအဆိပ်ဖြေဆေး (Rabies Immunoglobulin)
အမျိုးအစား (၃) ထိတွေ့မှု (Category III Exposure) တွင် Rabies Immunoglobulin ဟုခေါ်သည့် ခွေးရူးအဆိပ်ဖြေဆေးကို ကာကွယ်ဆေးပထမအကြိမ်ထိုးသည့်နေ့မှစ၍ (၇) ရက်အတွင်း ထိုးနှံနိုင်သည်။ ခွေးရူးအဆိပ်ဖြေဆေး ထိုးနှံရာတွင် ကိုယ်အလေးချိန်ပေါ်မူတည်၍ ဆေးပမာဏကို တွက်ချက်ပြီး ကိုက်ခံရသည့် ဒဏ်ရာပတ်ပတ်လည်တွင် ထိုးရန်လိုအပ်သည်။
ခွေးရူးပြန် ကာကွယ်ဆေးထိုးခြင်း (Rabies vaccination)
ခွေးရူးပြန် ကာကွယ်ဆေးကို ထိုးနှံရာတွင် သတ်မှတ်ထားသောရက်များအတိုင်း အရေပြားအောက် (သို့မဟုတ်) အသားထဲသို့ ထိုးနှံနိုင်သည်။
| အရေပြားအောက် ထိုးခြင်း (Intradermal regimen – 2 sites ID) | အသားထဲသို့ ထိုးခြင်း (Intramuscular regimen – 1 site IM) |
|---|---|
| တစ်ကြိမ်ထိုးလျှင် (၂) နေရာ လက်မောင်း တစ်ဖက်စီတွင် တစ်ချက်စီ | တစ်ကြိမ်ထိုးလျှင် (၁) နေရာ (တစ်ချက်သာ ထိုးရန်) လက်မောင်းကြွက်သား (အသက် (၂) နှစ်အောက်ကလေးများတွင် ပေါင်အရှေ့ဘက်ဘေး) |
| အောက်ပါရက်များအတိုင်း ထိုးရန်လိုအပ်သည် စတင်ထိုးနှံသည့်နေ့ (D 0) – ပထမအကြိမ် (၃) ရက်မြောက်နေ့ (D 3) – ဒုတိယအကြိမ် (၇) ရက်မြောက်နေ့ (D 7) – တတိယအကြိမ် | အောက်ပါရက်များအတိုင်း ထိုးရန်လိုအပ်သည် စတင်ထိုးနှံသည့် နေ့ (D 0) – ပထမအကြိမ် (၃) ရက်မြောက်နေ့ (D 3) – ဒုတိယအကြိမ် (၇) ရက်မြောက်နေ့ (D 7) – တတိယအကြိမ် (၁၄) ရက်မြောက်နေ့ (D 14) – စတုတ္ထအကြိမ် |
ယခင်က ခွေးရူးပြန်ကာကွယ်ဆေး ထိုးဖူးသူများတွင် ကာကွယ်ဆေးထိုးခြင်း
ယခင်က ကာကွယ်ဆေးကို အပြည့်အဝထိုးထားသည့် အထောက်အထားရှိသူများနှင့် ခွေးကိုက်ခံရပြီးနောက် ကာကွယ်ဆေးအနည်းဆုံး (၂) ကြိမ်ထိုးပြီး ဆက်မထိုးဖြစ်သူများတွင် ထပ်မံထိတွေ့မှု၊ သို့မဟုတ် အကိုက်ခံရခြင်း ရှိလျှင် အောက်ပါအချက်များကို လိုက်နာရန် လိုအပ်သည်။
- ကိုက်ခံရသော ဒဏ်ရာကို ရေ၊ ဆပ်ပြာတို့ဖြင့် အနည်းဆုံး (၁၅) မိနစ်ခန့် သေချာစွာ ဆေးကြောပါ
- ခွေးရူးအဆိပ်ဖြေဆေး ထိုးရန်မလိုပါ
- ခွေးရူးပြန်ကာကွယ်ဆေးကို ထိုးရာတွင် စတင်ထိုးနှံသည့်ရက်တွင် တစ်ကြိမ်နှင့် (၃)ရက်မြောက်နေ့တွင် တစ်ကြိမ် စုစုပေါင်း (၂) ကြိမ်ထိုးနှံရမည်။ [တစ်ကြိမ်ထိုးလျှင် တစ်နေရာသာထိုးရန်လိုအပ်ပြီး အရေပြားအောက် (သို့မဟုတ်) အသားထဲသို့ ထိုးနှံနိုင်သည်]
- ယခင်က ခွေးရူးပြန်ကာကွယ်ဆေးကို အပြည့်အဝထိုးထားသည့် အထောက်အထား မပြနိုင်သူများတွင် ကာကွယ်ဆေးကို အပြည့်အဝ ပြန်လည်ထိုးရမည့်အပြင် လိုအပ်လျှင် ခွေးရူးအဆိပ်ဖြေဆေးပါ ထိုးနှံရမည်
ခုခံအားကျဆင်းသူများတွင် ခွေးရူးပြန်ကာကွယ်ဆေးနှင့် ခွေးရူးအဆိပ်ဖြေဆေးထိုးခြင်း
ခုခံအားကျဆင်းသူ (ဥပမာ_အိတ်ချ်အိုင်ဗွီရောဂါရှိသူများ၊ စတီးရွိုက်ဆေး၊ ကင်ဆာရောဂါကုသဆေးကဲ့သို့ ကိုယ်ခံအားလျော့ကျစေနိုင်သည့် ဆေးဝါးများ သောက်သုံးနေရသူများ) ဖြစ်ပါက အမျိုးအစား (၂) နှင့် (၃) ထိတွေ့မှုများတွင် ယခင်က ခွေးရူးပြန်ကာကွယ်ဆေးကို ထိုးဖူးသည်ဖြစ်စေ၊ မထိုးဖူးသည်ဖြစ်စေ ခွေးရူးပြန်ကာကွယ်ဆေးအပြင် ခွေးရူးအဆိပ်ဖြေဆေးကိုပါ ချက်ချင်းထိုးရန်လိုအပ်သည်။ ခုခံအားကျဆင်းသူများတွင် ခွေးရူးပြန် ကာကွယ်ဆေးကို အသားဆေးထိုးခြင်းနည်းကိုသာ အသုံးပြုသင့်ပြီး စုစုပေါင်း (၅) ကြိမ်ပြည့်အောင် အောက်ပါရက်များအတိုင်းထိုးရန် လိုအပ်သည်။
- စတင်ထိုးနှံသည့် နေ့ (D 0) – ပထမအကြိမ်
- (၃) ရက်မြောက်နေ့ (D 3) – ဒုတိယအကြိမ်
- (၇) ရက်မြောက်နေ့ (D 7) – တတိယအကြိမ်
- (၁၄) ရက်မြောက်နေ့ (D 14) – စတုတ္ထအကြိမ်
- (၂၈) ရက်မြောက်နေ့ (D 28) – ပဥ္စမအကြိမ်
ကြိုတင်ကာကွယ်ဆေးထိုးခြင်း (Pre-exposure prophylaxis)
ခွေးရူးပြန်ရောဂါကူးစက်နိုင်ခြေများသည့်သူများ (တိရစ္ဆာန်များနှင့် အထိအတွေ့များသူများ၊ တိရစ္ဆာန်ဆရာဝန်များ၊ ဓာတ်ခွဲခန်းတွင် အလုပ်လုပ်သူများ၊ တိရစ္ဆာန်ပေါများသည့် အဖြစ်များသော နေရာဒေသများသို့ ခရီးသွားလာသူများ)တွင် ထိုးနှံသင့်သည်။ ခွေးရူးပြန်ရောဂါကာကွယ်ဆေးကို_
- အရေပြားအောက်ထိုးမည်ဆိုပါက တစ်ကြိမ်ထိုးလျှင် (၂)နေရာကို စတင်ထိုးနှံသည့်နေ့တွင် တစ်ကြိမ်နှင့် (၇) ရက်မြောက်နေ့တွင် တစ်ကြိမ် ထိုးနှံရမည်
- အသားထဲသို့ ထိုးမည်ဆိုပါက တစ်ကြိမ်ထိုးလျှင် (၁)နေရာ ကို စတင်ထိုးနှံသည့်နေ့တွင် တစ်ကြိမ်နှင့် (၇) ရက်မြောက်နေ့တွင် တစ်ကြိမ် ထိုးနှံရမည်
အထက်ပါနည်းလမ်း နှစ်ခုမှ မိမိကြိုက်နှစ်သက်ရာ နည်းလမ်းတစ်မျိုးဖြင့် ကြိုတင်ကာကွယ်ဆေးထိုး၍ ရသည်။ ခုခံအားကျဆင်းသူများတွင် အထက်တွင် ဖော်ပြသည့်အတိုင်း နှစ်ကြိမ်ထိုးပြီးနောက် (၂၁) ရက်နှင့် (၂၈) ရက်အကြားတွင် တတိယအကြိမ် ကာကွယ်ဆေးထပ်ထိုးရန် လိုအပ်သည်။ ခုခံအားကျဆင်းသူများတွင် ခွေးရူးပြန်ရောဂါကာကွယ်ဆေး အပြည့်အဝထိုးနှံပြီးပါက (၂) ပတ် (သို့မဟုတ်) (၄) ပတ်အကြာတွင် ပဋိပစ္စည်းတုံ့ပြန်မှု (antibody response) ကို ပြန်လည်စစ်ဆေးနိုင်သည်၊၊ လိုအပ်ပါက ထပ်မံထိုးနှံနိုင်သည်။
ခွေးရူးပြန်ရောဂါသည် ရောဂါဖြစ်လျှင် ကုသဆေး မရှိသည့်အတွက်ကြောင့် အသက်သေဆုံးနိုင်ခြေ ၁၀၀% ရှိသည်။ ထို့ကြောင့် ခွေးရူးပြန်ရောဂါကို ကြိုတင်ကာကွယ်ခြင်းသည် အထိရောက်ဆုံး နည်းလမ်းဖြစ်သည်။ ကြိုတင်ကာကွယ်ရမည့် နည်းလမ်းများမှာ_
- မိမိ၏အိမ်မွေးတိရစ္ဆာန်များကို ခွေးရူးပြန်ရောဂါ ကာကွယ်ဆေးထိုးနှံပေးခြင်း
- မိမိ၏အိမ်မွေးတိရစ္ဆာန်များကို တခြား ပြင်ပတိရစ္ဆာန်များ ထိတွေ့မှုမရှိစေခြင်း
- ခွေးရူးရောဂါဟု သံသယရှိသည့် လမ်းဘေးခွေးများတွေ့လျှင် သက်ဆိုင်ရာသို့ အကြောင်းကြားခြင်း
- မိမိအိမ်သို့ လင်းနို့များဝင်ရောက်ခြင်းမှ ကာကွယ်ခြင်း
- ခွေးနှင့် တစ်ခြားတိရစ္ဆာန်ပေါများသော အရပ်ဒေသသို့သွားလျှင် ကြိုတင်ပြီး ခွေးရူးပြန်ရောဂါ ကာကွယ်ဆေးထိုးနှံထားခြင်း
- ခွေးအကိုက်မခံရအောင် ဂရုစိုက်ခြင်း (လမ်းဘေးခွေးများနှင့် ဝေးဝေးမှနေခြင်း၊ ခွေးများကို ရန်မစခြင်း) စသည်တို့ကိုပြုလုပ်ပေးခြင်းဖြင့် ခွေးရူးပြန်ရောဂါဖြစ်ခြင်းကို ကာကွယ်လျှော့ချနိုင်သည်။
References:
- World Health Organization. (n.d.). Rabies: Diagnosis. Retrieved June 10, 2025, from https://www.who.int/teams/control-of-neglected-tropical-diseases/rabies/diagnosis
- Mayo Clinic. (n.d.). Rabies – Symptoms & causes. Mayo Clinic. Retrieved June 10, 2025, from https://www.mayoclinic.org/diseases-conditions/rabies/symptoms-causes/syc-20351821
- Cleveland Clinic. (2022). Rabies. Cleveland Clinic. Retrieved June 10, 2025, from https://my.clevelandclinic.org/health/diseases/13848-rabies
- WebMD. (n.d.). Rabies: Symptoms and what to do if you are bitten by a rabid animal. WebMD. Retrieved June 10, 2025, from https://www.webmd.com/a-to-z-guides/what-is-rabies
- Mayo Clinic. (n.d.). Rabies – Symptoms & causes. Mayo Clinic. Retrieved June 10, 2025, from https://www.mayoclinic.org/diseases-conditions/rabies/symptoms-causes/syc-20351821
- World Health Organization. (2018). Frequently asked questions about rabies for clinicians [PDF]. World Health Organization. Retrieved June 10, 2025, from https://cdn.who.int/media/docs/default-source/ntds/rabies/rabies-clinicians-faqs-20sep2018.pdf?sfvrsn=97d94712_4
- Newman, T. (2024). What you need to know about rabies. Medical News Today. Retrieved June 10, 2025, from https://www.medicalnewstoday.com/articles/181980
Published: 30 August 2024
Last updated: 21 July 2025
Share
Category
Terms of use:
ဤအချက်အလက်များသည် ကျန်းမာရေးပညာပေးရည်ရွယ်ချက်ဖြင့်သာ ဖော်ပြထားခြင်းဖြစ်သောကြောင့် ဆရာဝန်နှင့် ကျန်းမာရေးဝန်ထမ်းများ၏ ရောဂါရှာဖွေခြင်း၊ ကုထုံး၊ နှစ်သိမ့်ပညာပေးဆွေးနွေးခြင်းများအား အစားထိုးရန် မသင့်ပါ။ မည်သည့်ဆေးဝါးကိုမဆို နားလည်တတ်ကျွမ်းသည့် ကျန်းမာရေးဝန်ထမ်းများ၏ ညွှန်ကြားချက်ဖြင့်သာ အသုံးပြုသင့်သည်။
သင်၏ကျန်းမာရေးပြဿနာများနှင့် ပတ်သက်၍ လိုအပ်ပါက သင့်မိသားစုဆရာဝန် သို့မဟုတ် တတ်ကျွမ်းသော ကျန်းမာရေးဝန်ထမ်းများ၏ အကြံဉာဏ်ကိုသာ ရယူသင့်ပါသည်။
Copyrights : All content appearing on “ကျန်းမာသုတ”which is owned and operated by CLL HEALTH, is protected by copyright and may not be reused or reproduced without explicit permission.
